Anestesia local (odontología)
| Anestesia dental local |
|---|
| DeCS D000766 |
La anestesia local ( ; América locus "sitio", el griego antiguo ἀν un "sin" y αἴσθησις aísthesis "percepción" con alfa privativum , tanto local, entumecimiento , eliminación dolor local ) o de anestesia local es - al contrario que en general anestesia (coloquialmente anestesia general ): eliminación limitada del dolor en el área de las terminaciones nerviosas o vías de conducción nerviosa sin afectar la conciencia del paciente. La aplicación ambulatoria más común es la anestesia local en odontología . Aquí hay principalmente una distinción entre la anestesia de infiltración (incluida la anestesia terminal), la anestesia intraligamentaria y la anestesia regional (incluida la anestesia regional). La anestesia de conducción en el maxilar inferior se realiza en particular en el nervio alveolar inferior como parte de la tercera rama del nervio trigémino , el nervio mandibular , mientras que la anestesia de conducción en el maxilar superior se realiza en el nervio maxilar . El objetivo es la eliminación del dolor en todas las intervenciones dolorosas en el campo de la odontología, la medicina oral y maxilofacial. La anestesia local contribuye decisivamente a evitar la dentofobia (miedo al tratamiento dental) y, con la técnica de inyección adecuada indolora o indolora, también a evitar la tripanofobia (miedo a las inyecciones). La implementación de la anestesia local está sujeta a la reserva del médico (odontólogo) .
Demarcación
En la anestesia de superficie , el anestésico generalmente se aplica a la membrana mucosa, por lo que las terminaciones nerviosas sensibles se alcanzan por difusión.
La anestesia por infiltración es una encapsulación del diente o del área objetivo en el tejido con un anestésico local . Las vías de conducción sensitiva , que consisten en un haz de fibras nerviosas , conducen los impulsos desde los receptores sensoriales al cerebro .
El objetivo de la anestesia de conducción es bloquear una vía nerviosa, por lo que se anestesian todas las áreas inervadas (irrigadas) por esta rama nerviosa.
Con anestesia intraligamentaria , solo se anestesia específicamente un diente.
Modo de acción
Químicamente, los anestésicos locales vienen en dos formas. Mientras que el no disociado, lipófilos de base penetra en el nervio, el hidrófilo , disociado forma ( catión ) es localmente eficaz. Bloquea la entrada de sodio en las células (nerviosas) y, por lo tanto, la conducción de estímulos . Cuanto más gruesa sea la fibra nerviosa, mayor debe ser la concentración del anestésico local. Debido al pequeño diámetro de las fibras C y A-delta conductoras del dolor, se inhiben temprano, mientras que las fibras motoras A-alfa no se unen hasta más tarde.
Anestesia superficial
La anestesia superficial se utiliza en la cavidad bucal para eliminar el dolor en la mucosa oral , por ejemplo para reducir el dolor del pinchazo de la anestesia local posterior o para procedimientos superficiales en las encías . La articaína se usa principalmente en una concentración del 2 al 4 por ciento, lidocaína o tetracaína en una concentración del 0,5 al 3 por ciento. Los anestésicos de superficie están disponibles en forma de gel, pomada o aerosol. Para una aplicación más precisa, el anestésico generalmente se aplica a una bolita de algodón o espuma , que se presiona sobre el área a anestesiar durante aproximadamente un minuto. El contenido de etanol también puede desinfectar el lugar de la inyección. La anestesia superficial también se utiliza en pacientes sensibles para eliminar el reflejo nauseoso o el reflejo de deglución , por ejemplo al tomar una impresión o tomar radiografías en la cavidad bucal. El anestésico superficial se aplica al paladar blando y la base de la lengua. Aquí se utiliza una solución de 0,5 a 1 por ciento. Debe evitarse exceder la dosis límite. Además, la superficie también se puede anestesiar infiltrando el tejido (ronchas cutáneas), también como parte de la terapia de segmentos .
La anestesia a presión también puede reducir o evitar el dolor de la punción. Se ejerce presión sobre el área de inyección prevista con un dedo o un instrumento durante unos 15 segundos.
Quitarle al paciente el miedo a la inyección también significa quitarle el miedo al tratamiento, porque bajo anestesia local es indoloro o indoloro. La mayoría de las veces, la fobia a las jeringas surgió por malas experiencias previas, principalmente en la infancia. Una empatía claramente perceptible del dentista tratante también contribuye a la reducción del miedo a las agujas.
Un gel anestésico se utiliza en adultos y es adecuado para la limpieza dental profesional (PZR) en pacientes sensibles al dolor. También se puede utilizar para cirugías periodontales menores. Se aplica con la ayuda de una aguja roma en el surco de cada diente a tratar y consiste, en una concentración del 5 por ciento, en partes iguales de lidocaína y prilocaína (Oraqix) .
Instrumentos
Como regla general, el anestésico para la anestesia por infiltración o la anestesia en línea se administra con una jeringa de ampolla cilíndrica , también llamada jeringa carpule . Sin embargo, también se utilizan jeringas desechables , con las que se extrae el anestésico de ampollas o viales . Después de cada paciente, las agujas se desechan en una caja de eliminación de cánulas y el juego de jeringas se esteriliza . Las ampollas cilíndricas parcialmente usadas no deben usarse para otros pacientes. También se encuentran disponibles comercialmente jeringas autoaspirantes desechables más caras con un mecanismo de aspiración incorporado, al igual que juegos de jeringas de ampolla cilíndrica autoaspirante (ejemplo: Aspiject según Evers). La aspiración ( ver más abajo ) y la inyección tienen lugar en la misma dirección utilizando presión de pistón, sin necesidad de un tirón de aspiración. Las cánulas según ISO 7864 o DIN 13097 con un calibre de 25 (ø 0,5 mm) o 27 (ø 0,4 mm) y una longitud de 1 "(25 mm) para anestesia de infiltración o 1½" (40 mm) se utilizan en anestesia de conducción. . En el caso de jeringas desechables, la cánula se conecta a la jeringa mediante un conector Luer cónico , en el caso de jeringas de ampolla cilíndrica mediante una conexión roscada.
Técnica de inyección indolora
Se puede lograr una inyección para aliviar el dolor o para aliviar el dolor siguiendo varias medidas. Esto incluye el uso de un anestésico de superficie o la aplicación de anestesia a presión antes de la inyección real. El anestésico local debe calentarse al calor corporal (37 ° C). Las jeringas desechables se pueden manipular con más sensibilidad que las jeringas de ampolla cilíndrica. Debido a su pequeño tamaño, las jeringas de un solo uso parecen menos "amenazantes" para el paciente. Las cánulas de inyección deben tener un bisel de tres facetas para reducir el dolor inicial y estar recubiertas de silicona para que el deslizamiento a través del tejido sea menos doloroso . Las cánulas de inyección pierden su agudeza para reducir el dolor después de una primera inyección, por lo que se debe utilizar una nueva cánula para cada nueva inyección en el mismo paciente. Retirar la aguja de inyección después del contacto con el hueso evita una inyección subperióstica dolorosa . La velocidad de inyección no debe exceder 1 ml / min. De lo contrario, el aumento repentino de la presión en el tejido causará dolor. Alternativamente, se puede utilizar una técnica de inyección fraccionada (dividida), en la que primero se aplica un pequeño depósito del anestésico. La inyección en el tejido tiene lugar poco después, cuando el primer depósito ya ha anestesiado el área de inyección. Además de la prueba de aspiración, la inyección fraccionada puede ayudar a prevenir una inyección intravascular de la dosis total, lo que es particularmente útil en pacientes con enfermedades cardiovasculares . En este caso, el primer depósito conduciría a un aumento de la frecuencia cardíaca. El contacto excesivo con el hueso hace que la punta de la aguja se doble, que actúa como una pequeña púa cuando se retira la cánula después de la inyección y desgarra dolorosamente el tejido.
Prueba de aspiración
Antes de la inyección real, una prueba de aspiración (aspiración del líquido tisular) asegura que la punta de la cánula no se encuentra en un vaso sanguíneo y que la inyección no se lleva a cabo directamente en un vaso (especialmente en el área de la arteria alveolar inferior , que está directamente al lado del nervio alveolar inferior se encuentra). Si la punta de la cánula estuviera en un vaso sanguíneo, esto sería visible a través de la sangre succionada en la ampolla o jeringa del cilindro de vidrio. En este caso, se cancela la inyección, se cambia el juego de jeringas y se realiza una nueva inyección, incluida una nueva prueba de aspiración. Sin embargo, la prueba de aspiración no descarta por completo la inyección intravascular . Una inyección intravascular conduce, por un lado, al fallo de la anestesia y , por otro lado, a efectos indeseables sobre el corazón y la circulación, también debido al vasoconstrictor contenido en la solución anestésica ( adrenalina , noradrenalina ).
Anestesia en la mandíbula superior.
Anestesia por infiltración
La anestesia por infiltración se suele realizar para intervenciones dentales en el maxilar superior. La punción se realiza en el pliegue envolvente del vestíbulo oral a la altura de la punta de la raíz. El anestésico se inyecta debajo de la mucosa (submucosa) y el periostio (supraperiostal) para que se extienda en el hueso y se difunda a través de él. La mandíbula tiene un grosor vestibular de aproximadamente 1-3 mm. La anestesia generalmente surte efecto después de uno a tres minutos y alcanza su máxima profundidad de efecto después de 20 minutos. Esto es suficiente, por ejemplo, para extraer un diente sin dolor (extracción).
Anestesia de conducción
El nervio palatino mayor inerva los dos tercios dorsal (posterior) de la mucosa palatina. Se puede apagar con anestesia en el agujero palatino mayor, una pequeña abertura a través de la cual pasa el nervio. Para ello, son suficientes 0,2-0,3 ml de anestésico. En la cirugía oral, además de la anestesia por infiltración vestibular, la mucosa oral de la paladar es anestesiado con una segunda punción. Para la región posterior ( dientes 4 a 8 ), esta incisión se realiza en el paladar a la altura del primer molar superior , aproximadamente a 1 cm del cuello del diente .
En casos raros, es necesaria una anestesia adicional del nervio nasopalatino, que irriga el tercio anterior de la mucosa palatina. Para ello, se inyectan aproximadamente 0,2 ml de anestésico en el borde de la papila incisiva . Para los dientes frontales ( dientes 13 a 23 ), la punción palatina se realiza cerca de la papila, pero no directamente en ella, ya que es muy sensible al dolor. Como alternativa a la anestesia de conducción del nervio incisivo, la anestesia local se puede realizar como anestesia de infiltración mediante una punción directamente en la zona del paladar del diente a tratar.
La ilustración muestra anestesia de conducción defectuosa y dolorosa directamente en la papila incisiva. La anestesia se administró con una presión excesiva, que se puede reconocer por el color pálido de la papila. Además, se inyectó demasiado anestésico, lo que provocó que la papila se hinchara de manera desproporcionada. Esta técnica de inyección con anestesia local palatina puede provocar necrosis de la mucosa palatina. Además, se utilizó una cánula demasiado gruesa, lo que aumenta el dolor. Doblar la cánula de inyección en el conector de la cánula crea un riesgo innecesario de rotura de la cánula.
Anestesia en la mandíbula inferior.
Anestesia de conducción en el agujero mandibular
En el caso de intervenciones dentales en el maxilar inferior , se coloca anestesia de conducción del nervio alveolar inferior en el agujero mandibular , que se encuentra en el interior de la rama ascendente del hueso maxilar inferior. La dificultad de la anestesia por conducción del nervio alveolar inferior es que el punto de inyección, el agujero mandibular, no puede palparse clínicamente ni localizarse con precisión de ninguna otra manera. Por tanto, la guía de la cánula se basa en estructuras anatómicas palpables. El sitio de punción está en el lado de la plica pterigomandibular (pliegue ala-mandibular), aproximadamente en el medio entre las filas de dientes en la mandíbula superior e inferior. La cánula se inserta aproximadamente de 1 a 2 cm de profundidad hasta que haga contacto con el hueso. El contacto con el hueso en sí es indoloro con la técnica de inyección adecuada. La punta de la cánula se encuentra en el interior de la rama mandibular, por encima del foramen mandibular en el espacio pterigomandibular. Una vez que la cánula se ha colocado exactamente, se retira ligeramente después del contacto con el hueso para evitar una inyección debajo del periostio, y luego se realiza la inyección.
Anestesia de conducción adicional
Colocando otro pequeño depósito de aproximadamente 0,3 ml de anestésico, se anestesia el nervio lingual a una distancia de aproximadamente 10 mm del hueso en la rama ascendente de la mandíbula inferior . Para la anestesia del nervio bucal , se inyectan 0,3 ml de anestésico en el pliegue vestibular del área vestibular oral del diente a tratar o en el borde medial de la rama ascendente de la mandíbula inferior. Para eliminar las anastomosis , el nervio mentoniano en el agujero mentoniano se anestesia si es necesario .
Anestesia por infiltración
La anestesia por infiltración se utiliza en la mandíbula inferior, especialmente en la región anterior . En la región posterior, la anestesia por infiltración no suele ser suficiente debido al grosor del hueso, ya que el anestésico no puede llegar al nervio alveolar inferior. Sin embargo, se usa para procedimientos que solo afectan la encía .
Anestesia intraligamentaria
Otra forma de anestesia es la anestesia intraligamentaria (ILA, inglés: inyección PDL ( inyección del ligamento periodontal), anestesia intraligamentaria ), que es adecuada tanto para dientes mandibulares como maxilares, pero con ciertas restricciones para los dientes mandibulares. "Intraligamentario" significa que se inserta una minicánula en el espacio periodontal, en los ligamentos del aparato de sujeción del diente , las fibras de Sharpey . Allí, el anestésico se inyecta con una cánula especialmente fina (ø 0,3 mm, calibre G 30), corta (12 mm) y puntiaguda. La inyección se realiza a baja presión con una jeringa especial (por ejemplo, Citoject ), que parece una pluma estilográfica, en el espacio periodontal de la raíz de cada diente. El anestésico local debe administrarse gota a gota. El anestésico local debe administrarse de forma continua y gota a gota con un volumen de 0,1 ml durante un período de al menos diez segundos. Esta aplicación muy lenta del anestésico asegura que el tejido que rodea al diente tenga la oportunidad de absorber el anestésico aplicado de modo que no quede depósito en el tejido periodontal. Las jeringas con rueda dosificadora según la norma DIN 13989: 2013 ( p . Ej., Soft-Ject , HSW HENKE-JECT , HSA 855-00 Hammacher ) y el sistema STA controlado electrónicamente (en inglés Single tooth anesthesia , The Wand ) son desarrollos más recientes . La solución anestésica penetra en el aparato de sujeción de los dientes, incluido el alvéolo óseo , hasta la punta del diente, donde adormece las fibras nerviosas que entran en la pulpa en unos pocos segundos . En el caso de la anestesia intraligamentaria, se administra poco anestésico por diente, lo que puede ser especialmente ventajoso para pacientes con riesgo cardiovascular. Con la técnica adecuada, el dolor de la inyección es menor que con otros métodos de anestesia local. La duración de la acción es de unos 20 a 30 minutos. Si es necesario, se puede volver a inyectar. La técnica de la anestesia intraligamentaria también puede ser útil en el caso de tripanofobia (miedo a las inyecciones) en el paciente. Además, la anestesia intraligamentaria permite el diagnóstico diferencial específico en el caso de quejas pulpicas, si el diente culpable no puede identificarse por ningún otro medio. La ILA está contraindicada en pacientes con riesgo de endocarditis , ya que puede propagar gérmenes de la brecha periodontal. De acuerdo con BGB § 670 e Ley de Derechos del Paciente, el deber de un dentista de proporcionar información es también ofrecer al paciente alternativas equivalentes a los procedimientos de anestesia local convencional e informarle sobre ellos. En pacientes con diátesis hemorrágica y en tratamiento anticoagulante , por ejemplo, la anestesia de conducción está contraindicada, ya que puede tener consecuencias potencialmente mortales debido al riesgo de formación masiva de hematomas .
Anestesia de conducción en el área de la boca.
La siguiente anestesia de conducción (también combinada) puede ser necesaria, dependiendo del procedimiento, para lograr una anestesia adecuada.
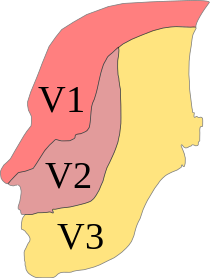
| nervio | Área anestesiada |
|---|---|
| Anestesia de conducción del nervio alveolar inferior (V3) | Huesos, mucosas y dientes de la mitad de la mandíbula inferior |
| Anestesia por conducción extraoral del nervio alveolar inferior (V3) | dto. |
| Circuito de anestesia del nervio lingual (V3) | Dos tercios frontales de la mitad de la lengua |
| Anestesia de conducción del nervio bucal (V3) | Membrana mucosa de la mejilla. |
| Anestesia de conducción del nervio mentoniano (V3) | Membrana mucosa, piel y músculo en la zona del mentón de un lado |
| Anestesia extraoral del nervio mentoniano (V3) | dto. |
| Anestesia de conducción del nervio palatino mayor (V2) | dos tercios posteriores de la mucosa palatina en un lado y las encías de los dientes posteriores superiores |
| Anestesia de conducción del nervio nasopalatino (nervio incisivo) (V2) | tercio anterior de la mucosa palatina en un lado |
| Anestesia de conducción del nervio maxilar (V2) | una mitad superior de la mandíbula |
| Anestesia por conducción extraoral del nervio infraorbitario (V2) | A través de los rami alveolares, todos los dientes en la mitad de la mandíbula superior y la piel en la mitad frontal y superior de la cara. |
| Anestesia de conducción del nervio facial (VII) | sobre fibras sensibles molares de la mitad de la mandíbula inferior |
CCLADS
En 1997 se desarrolló un sistema de administración de anestésico local controlado por computadora (CCLADS) (conocido con el nombre comercial The Wand ). Esto permite utilizar varias técnicas de inyección:
- Bloqueo del nervio alveolar superior medio anterior (AMSA), para anestesia local de los maxilares 15 a 25 .
- Bloqueo del nervio alveolar anterosuperior palatino (PASA), para anestesia local de los maxilares 13 a 23 .
- Abordaje intraóseo crestal (CIA), para anestesia local mediante inyección en el hueso.
Nuevos desarrollos llevaron a la anestesia de un solo diente ( SingleTooth-Anesthesia-System , STA) y la anestesia intraligamentaria.
El principio de funcionamiento es que el anestésico fluye desde el dispositivo a través de un tubo delgado hasta la punta de la aguja, que está unida a un portalápices. El anestésico fluye por delante de la punta de la aguja. La punta de la aguja penetra en el tejido que ya ha sido anestesiado y no causa ningún dolor durante la inserción de la aguja de inyección. El modo de flujo lento se utiliza para estas técnicas anestésicas , en las que el dispositivo administra 0,005 ml de anestésico por segundo. Clínicamente, esto corresponde a aproximadamente una gota cada 2 segundos, que corresponde a la tasa máxima de absorción en el hueso esponjoso . Estas técnicas aprovechan la porosidad del hueso en la mandíbula superior e inferior. El anestésico se libera gota a gota, se difunde a través del hueso y, por lo tanto, llega directamente al nervio en el vértice del diente. La ventaja es que no hay entumecimiento colateral de las mejillas, la lengua y los labios después de una inyección.
El modo de flujo rápido se utiliza con anestesia de infiltración convencional y con anestesia de conducción. El contenido de una ampolla (1,7–2 ml) se puede aplicar en 45 segundos.
En todos los métodos, la electrónica controla tanto la presión como el caudal del anestésico aplicado, de modo que la liberación en el tejido apenas se percibe.
DIEZ
La electroestimulación nerviosa transcutánea (TENS) es la aplicación de estimulación eléctrica , que en odontología además del tratamiento del dolor y para la analgesia , como es el caso de la caries de interferencia menor , se utiliza como terapia . Como mecanismos, las sustancias mensajeras que alivian el dolor ( neurotransmisores ) y las endorfinas , así como las encefalinas, deben liberarse en mayor medida. Las sustancias vasodilatadoras que mejoran el flujo sanguíneo, como el péptido intestinal vasoactivo (hormona VIP), se producen en cantidades mayores, lo que bloquea la transmisión de los impulsos del dolor. La transmisión de impulsos a los nervios periféricos (fuera de la médula espinal y el cerebro) está bloqueada por procesos inhibidores eléctricos.
El dispositivo de terapia TENS que funciona con batería consta de un generador y dos electrodos . Los electrodos se colocan intraoralmente (en la boca) o extraoralmente (fuera de la boca). La intensidad del pulso, la frecuencia y la intensidad de la corriente las establece el dentista de antemano, pero el paciente puede cambiarlas mediante un controlador manual según la intensidad del dolor.
Aerosol nasal K305
La combinación del anestésico local tetracaína- HCl (30 mg / ml) con el vasoconstrictor oximetazolina- HCl (0,5 mg / ml) como aerosol nasal produce anestesia local en el maxilar superior para operaciones menores. En los EE. UU., La FDA aprueba una preparación de este tipo con el nombre de Kovanaze para pacientes que pesan 40 kg o más . Esta forma de anestesia local se puede utilizar preferiblemente tanto para tripanofobos como para niños. Los efectos secundarios del aerosol pueden provocar temporalmente secreción o congestión nasal, dolor de garganta, dolor de cabeza y ojos llorosos.
Adición de un vasoconstrictor
La adición de un vasoconstrictor (para la vasoconstricción) tiene un efecto antagonista sobre la vasodilatación (vasodilatación) del anestésico local. Los vasos sanguíneos en el área efectiva se contraen y se reduce el flujo sanguíneo. Esto ralentiza la eliminación del anestésico local en sí y prolonga su duración de acción. Además, esto conduce a un agotamiento de sangre en el área de operación y, por lo tanto, proporciona una mejor visión general para el cirujano durante las intervenciones quirúrgicas. La combinación de procaína y adrenalina fue elogiada por Heinrich Braun en 1905 como un hito en el progreso médico.
Clasificación de pacientes
Los pacientes se dividen en clases de riesgo según la clasificación ASA . En mayo de 1941 por Meyer Saklad et al. El esquema propuesto por la Sociedad Estadounidense de Anestesiólogos (ASA) bajo el título de Clasificación de pacientes para procedimientos quirúrgicos distingue a los pacientes antes de la anestesia sobre la base de enfermedades sistémicas. De los seis grupos, solo los tres primeros son relevantes para el tratamiento odontológico ambulatorio. Los grupos cuatro a seis describen casos que requieren tratamiento hospitalario.
- ASA 1: paciente normal y sano
- ASA 2: paciente con enfermedad general leve
- ASA 3: paciente con enfermedad general grave
Además de los agrupados en la clasificación ASA con ASA 3 y superior, las mujeres embarazadas, los niños y los pacientes mayores de 65 años se consideran pacientes de alto riesgo bajo anestesia dental local. En particular, la concentración del vasoconstrictor debe seleccionarse según el grado ASA y la duración probable del procedimiento. Sin embargo, la clasificación es controvertida debido a definiciones poco claras, incluso después de varias modificaciones.
adrenalina
Con una adición de catecolaminas > 1: 100.000, la dosis límite la determina el vasoconstrictor en lugar de la sustancia anestésica local. En este caso, la dosis máxima de adrenalina (epinefrina) limita la cantidad de anestésico local a administrar por sesión de tratamiento en una persona de 70 kg a 20 ml. En pacientes con enfermedades cardiovasculares , la dosis máxima es de 40 microgramos, que corresponde a 8 ml de la solución 1: 200.000 (4º Carpules). Con respecto a la dosis máxima , se debe tener en cuenta la adición de adrenalina en los cordones de retracción , que se utilizan para detener el sangrado después de la preparación de los dientes para la dentadura postiza .
Para niños de hasta 2 años de edad, la dosis diaria máxima de un anestésico que contiene adrenalina (1: 200.000) es de 2 ml, hasta los 4 años de edad 4 ml y hasta los 12 años de edad 6 ml.
Noradrenalina
La norepinefrina (norepinefrina) tiene una tasa significativamente mayor de efectos secundarios indeseables , como dolores de cabeza, un fuerte aumento de la presión arterial y bradicardia . La tasa de efectos secundarios de la noradrenalina a la adrenalina es de 9: 1. Por lo tanto, la adrenalina ha reemplazado en gran medida a la noradrenalina como vasoconstrictor.
Otros
Felypressin (octapresina) es un vasoconstrictor sintético, químicamente relacionado con la vasopresina , con la misma funcionalidad que la epinefrina o la norepinefrina, pero con menos efecto y por lo tanto ha perdido su importancia. Como desencadenante del trabajo de parto , está contraindicado durante el embarazo . Es la prilocaína 0,03 IE añadida (Xylonest) .
Duración de la acción
El circuito de anestesia tiene una duración de diferentes períodos de tiempo, dependiendo del anestésico local utilizado, su concentración y la cantidad de vasoconstrictor añadido (adrenalina o noradrenalina). Se utilizan principalmente los anestésicos locales articaína y lidocaína .

Ejemplo Articain:
- 2% sin vasoconstrictor: tiempo de acción listo para actuar aprox.20 minutos
- 4% con vasoconstrictor adrenalina 1: 200.000: duración de la acción lista para la acción aprox.45 minutos
- 4% con vasoconstrictor de adrenalina 1: 100.000: duración de la acción lista para la acción aprox.75 minutos
Por el contrario, una sensación subjetiva de entumecimiento puede durar de dos a tres horas. En el caso de las intervenciones quirúrgicas, el objetivo es tener un efecto que se extienda más allá de la intervención para evitar el dolor postoperatorio inmediato. La anestesia local se puede repetir si el procedimiento dura más. Los adultos pueden recibir hasta 7 mg de articaína por kg de peso corporal durante un tratamiento. Bajo control de aspiración, cantidades de hasta 500 mg (corresponde a 12,5 ml de solución inyectable o 7-8 carpules de la solución al 4%) fueron bien toleradas en adultos sanos.
El tiempo de inundación de Articaine puede tardar hasta 13 minutos individualmente antes de que se logre una profundidad suficiente de anestesia.
La bupivacaína (p. Ej., Carbostesina) es una de las preparaciones más eficaces; se utiliza en odontología como parte de tratamientos especialmente a largo plazo, para bloqueos nerviosos terapéuticos y en terapia del dolor. Está disponible comercialmente en soluciones al 0,25 y 0,5%. El inicio de la acción se produce con retraso. Por el contrario, la duración de la acción es en promedio de hasta cinco horas en la mandíbula superior y hasta ocho horas en la mandíbula inferior. La adición de un vasoconstrictor no prolonga la duración de la acción.
El mesilato de fentolamina es capaz de reducir a la mitad la duración de la acción y, por tanto, el entumecimiento del anestésico local en aplicaciones dentales. Ha sido aprobado en Alemania desde principios de 2011 y está disponible en Alemania con el nombre comercial OraVerse desde 2013 y como Regitin en Suiza . Un cartucho contiene 400 μg de mesilato de fentolamina. Se aplica de la misma forma que el anestésico en sí, la inyección es indolora porque el anestésico local sigue siendo eficaz.
Frecuencia de aplicación
En Alemania, la anestesia dental local se realiza de forma ambulatoria alrededor de 57 millones de veces al año, alrededor de 51,6 millones de las cuales se realizan en pacientes con seguro médico obligatorio. Por el contrario, alrededor de 7,5 millones de anestesia local se realizan de forma ambulatoria en todas las demás especialidades médicas .
Usos raros
La anestesia de tubérculo (en la tuberosidad maxilar, tubérculo maxilar ), anestesia de la base del cráneo, anestesia de conducción percutánea en la cara, anestesia de conducción extraoral, anestesia intraósea, anestesia intraeptal o la desactivación del nervio infraorbitario sólo se realizan en raros casos excepcionales . La anestesia fría rara vez se usa debido al efecto dañino de las membranas mucosas. La anestesia central del nervio trigémino a través de un bloqueo en el ganglio de Gasseri ( ganglio semilunare) ahora solo se realiza en el caso de condiciones dolorosas que son difíciles de controlar en la neuralgia del trigémino . Suele realizarlo el neurocirujano bajo control radiológico.
Técnica de Gow Gates
La técnica de Gow-Gates (que lleva el nombre de la primera persona que la describió, el australiano George Gow-Gates ) se desarrolló en 1973 para reducir la tasa de falla de la anestesia de conducción a solo un 5%. Se utiliza una sola inyección para realizar varias anestesias de conducción, a saber, el nervio alveolar inferior, el nervio lingual, el nervio milohioideo , el nervio auriculotemporal y, con un 75 por ciento de efectividad, también el nervio bucal . Para ello, se coloca un depósito de anestésico local en el cuello condilar de la mandíbula inferior. Con la boca bien abierta, se palpa la cabeza del cóndilo en la incisura de la intracción y sirve como "marca de destino". Se insertan dos tercios de la aguja hipodérmica (calibre 27) en el pliegue detrás de la tuberosidad maxilar en el espacio paratubar y se busca el contacto óseo en el cuello condilar. El propio cordón nervioso se encuentra distal al cóndilo. Después de la prueba de aspiración y la inyección, el paciente debe mantener la boca bien abierta durante un minuto más. Debido al bajo suministro vascular de esta área y a la eliminación más lenta del anestésico local como resultado, se usa un anestésico local ( mepivacaína - escandicaína, meaverina) sin vasoconstrictor. La inyección es apenas perceptible para el paciente. Se debe informar previamente al paciente que con anestesia local Gow-Gates la mitad de la cara quedará más o menos completamente anestesiada.
La incisura intrágica se encuentra entre el trago y el antitrago.
Método según Laguardia y el bloque Vazirfani-Akinosi
La anestesia de conducción de Laguardia y el bloqueo de Vazirfani-Akinosi se desarrollaron para permitir la realización necesaria de la anestesia del nervio mandibular cuando la boca está obstruida y para evitar la anestesia de conducción extraoral. Con los dientes del paciente cerrados, la cánula de inyección se empuja a lo largo de los molares superiores hacia el espacio pterigomandibular y se inyecta el anestésico local.
Anestesia intrapulpar
La inyección de aproximadamente 0,2-0,3 ml de solución anestésica , realizada directamente en la pulpa abierta , se lleva a cabo además de la anestesia local habitual si los tratamientos de endodoncia (tratamientos de conducto radicular) no pueden eliminar adecuadamente el dolor.
Anestesia de conducción extraoral
Si la apertura de la boca está muy restringida y no se pueden realizar las técnicas de anestesia mencionadas, en raras ocasiones se utiliza anestesia de conducción extraoral.
Nervio alveolar inferior
Para la anestesia por conducción extraoral del nervio alveolar inferior, el sitio de punción se busca dos centímetros por delante del ángulo de la mandíbula, medial a la rama mandibular. La cánula de inyección se avanza verticalmente a lo largo del hueso de la mandíbula inferior hasta la lingula mandibulae (lengua ósea en el interior de la rama de la mandíbula inferior, que cubre el foramen mandibulae).
Nervio mental
También en casos muy raros, se puede realizar anestesia de conducción extraoral del nervio mentoniano. Para hacer esto, ubique el sitio de punción tres centímetros por debajo de la comisura de la boca. La cánula de inyección se inserta verticalmente hasta el contacto con el hueso.
Nervio infraorbitario
Con la técnica extraoral para la anestesia de conducción del nervio infraorbitario, el área del foramen infraorbitario se marca desde el exterior mediante palpación con el dedo índice de la mano izquierda y la cánula se perfora por debajo del dedo marcador a través de la piel en la dirección de el foramen infraorbitario. Debe evitarse la inyección en el canal infraorbitario, ya que de lo contrario no se puede descartar un daño nervioso con síntomas a largo plazo.
Anestesia fallida
Como falla de la anestesia se le llama anestesia local, o sólo parcialmente cuyos efectos.
Anestesia local en la zona inflamada.
Las inflamaciones o infecciones en el diente que se va a anestesiar pueden provocar un debilitamiento del efecto anestésico (y la propagación de gérmenes al tejido circundante) debido a la caída resultante del pH . Una difusión del anestésico en las fibras nerviosas sólo puede efectuarse mediante la base no disociada (no escindida por iones) . El valor de pH normalmente ligeramente básico del tejido desciende debido a la inflamación (pH ≤ 6,0), lo que puede reducir la difusividad debido al menor contenido de base asociado y, por lo tanto, el efecto del anestésico local (hasta el punto de ineficacia).
Causas anatómicas
Debido a la alta densidad de vasos en el área de la cabeza y el cuello, puede ocurrir una inyección intravascular parcial o completa del anestésico, incluso si la prueba de aspiración es negativa, por lo que no puede desarrollar su efecto en el área de la inyección. Esto afecta aproximadamente al 20% de toda la anestesia local en el área de la boca. La alta densidad de vasos puede conducir a una rápida eliminación del anestésico, por lo que se puede reducir el efecto o la duración de la acción.
El punto de inyección en la anestesia de conducción del nervio mandibular, especialmente el nervio alveolar inferior, el foramen mandibular, no es clínicamente palpable ni se puede localizar con precisión de ninguna otra manera y al mismo tiempo está sujeto a diversidad anatómica. En los niños, por ejemplo, el foramen mandibular se encuentra más atrás y en los usuarios de prótesis completas más adelante, lo que forma parte del conocimiento dental general. No obstante, puede producirse un fallo de la anestesia si el foramen mandibular se desvía de la posición habitual.
Puede haber una inervación accesoria, por ejemplo, a través de los nervios milohioideos .
Técnica de inyección incorrecta
Anestesia ante una falla en el manejo de la anestesia del nervio mandibular, también puede ser causada por una técnica de inyección defectuosa en el músculo pterigoideo medial , en el plexo venoso pterigoideo o en la parótida venida.
Anestesia local diagnóstica
La anestesia local se usa para contener el dolor de muelas cuando el diente que causa el dolor no puede identificarse con otros métodos. Para ello, los dientes individuales se anestesian específicamente y se busca la causa en un proceso de eliminación.
Anestesia local terapéutica
La anestesia local terapéutica se utiliza para tratar la odontalgia atípica ( dolor de muelas atípico , ver también dolor facial atípico ). Se inyectan 1,7 ml del anestésico local articaína sin vasoconstrictor en el lugar del dolor una vez o dos días consecutivos. También se utiliza en terapia neural en forma de anestesia terapéutica . En algunos de los pacientes, esto da como resultado un alivio del dolor que dura mucho más allá de la duración de la anestesia e, idealmente, conduce a la desaparición completa de los síntomas.
Anestesia preventiva local
En quimioterapia en oncología , se administran varios anestesia local con vasoconstrictor en el área de la boca / mandíbula para prevenir una mucositis pronunciada , que reduce la entrada del agente quimioterapéutico en la membrana mucosa. Además, una terapia de frío de 30 minutos mediante la succión de cubitos de hielo antes de la radioterapia puede aumentar la vasoconstricción local durante la radioterapia. El suministro insuficiente de oxígeno resultante al tejido reduce la sensibilidad celular a la radiación .
Contraindicaciones
A los efectos de la epinefrina vasoconstrictor como contraindicaciones absolutas , el glaucoma de ángulo estrecho , la arritmia continua de alta frecuencia y la toma de antidepresivos tricíclicos . Estos últimos aumentan tres veces el efecto de la adrenalina.
En el abuso de cocaína , no se debe agregar (ni) adrenalina al anestésico local, ya que la cocaína inhibe la descomposición de estas sustancias y pueden ocurrir crisis de alta presión potencialmente mortales .
efectos no deseados
Inyección intravascular
Si una cantidad demasiado grande de la sustancia utilizada ingresa en el sistema circulatorio, por ejemplo en el caso de una inyección intravenosa inadvertida, esto puede provocar efectos indeseables. Estos se manifiestan en inquietud, mareos, palpitaciones, hormigueo oral, sabor metálico en la boca o entumecimiento hasta convulsiones generalizadas.
Reacción alérgica
En el caso de los anestésicos locales de tipo amida , se observaron sobre todo reacciones alérgicas a ciertos estabilizantes que se añadieron a las preparaciones, como el metil parabeno o el tiosulfato de sodio , que sirven como conservantes . Los anestésicos locales más nuevos del tipo amida se fabrican sin parabenos. Las alergias ocurren principalmente con anestésicos locales del tipo éster ( procaína - novocaína ), ya que la descomposición de estas sustancias produce ácido paraaminobenzoico , responsable de la reacción alérgica. Rara vez se utilizan anestésicos locales del tipo éster,
Alveolitis seca
La cicatrización real de la herida después de la extracción de un diente tiene lugar como cicatrización primaria . El alvéolo ( alvéolo dental) sangra por completo, se forma un coágulo (coágulo de sangre) en el alvéolo, que después de unos días recibe sangre a través de los capilares y se convierte en un tejido cicatricial a través de un tejido de granulación , a partir del cual los huesos se vuelven a formar posteriormente. . Si el sangrado de la herida de extracción es muy débil - el aditivo vasoconstrictor en el anestésico local puede ser responsable de esto - no se puede formar coágulo en primer lugar y el hueso queda expuesto, exponiéndolo a gérmenes orales y contaminación con bacterias . El resultado es un trastorno doloroso de cicatrización de heridas, alveolitis seca (sinónimos: alvéolo seco, alveolitis seca dolorosa, Dolor post extracción o alveolo seco), una forma especial de osteítis (inflamación del hueso).
Anestesia local para el TDAH
En el trastorno por déficit de atención con hiperactividad (TDAH), puede haber desviaciones en el efecto de los anestésicos locales. Las interacciones del clorhidrato de metilfenidato ( Ritalin ), el fármaco principal utilizado en estos pacientes que es un inhibidor selectivo de la recaptación de noradrenalina / dopamina (SNDRI) , limitan la elección de fármacos. La terapia con medicamentos también se puede llevar a cabo con atomoxetina ( Strattera ), un inhibidor selectivo de la recaptación de norepinefrina, o anfetaminas formuladas individualmente que influyen en la liberación de norepinefrina / dopamina. Las interacciones son objeto de investigación. Todas las preparaciones son simpaticomiméticos , lo que significa un aumento de la presión arterial y la frecuencia cardíaca y broncodilatación . Por tanto, el uso de vasoconstrictores en anestesia local debe realizarse con cuidado, es decir, en dosis bajas (máx. 1 mg / kg de peso corporal, máx. 40 mg). Como ya se ha mencionado, la dosis máxima diaria de un anestésico que contiene adrenalina (1: 200.000) para niños de hasta 2 años es de 2 ml, hasta los 4 años de 4 ml y hasta los 12 años de 6 ml de solución anestésica. Se debe preferir el uso de anestesia intraligamentaria , si es posible. Una clínica ambulatoria para adultos con TDAH informó que alrededor del 10-20% de los afectados informaron efectos notablemente más largos (alrededor de 24 horas) o (más a menudo) significativamente reducidos y debilitados de la anestesia local durante el tratamiento dental.
Complicaciones
Además de las reacciones adversas sistémicas (por ejemplo, de una inyección intravascular), pueden surgir diversas complicaciones debido a la técnica de administración de anestesia local. En la mayoría de los casos, estos son reversibles y, por lo tanto, no tienen consecuencias. Puede ocurrir daño a los nervios, especialmente los nervios lingual e inferior alveolar. En su mayoría son irreversibles y requieren notificación . También puede ocurrir daño vascular y tisular a la membrana mucosa . Los hematomas (hematomas) pueden ocurrir como resultado de la apertura de los vasos sanguíneos. En casos muy raros, se produce una infección ( absceso por inyección ) o una pinza en la mandíbula . En casos extremadamente raros, la cánula de inyección se rompe, lo que en el peor de los casos puede provocar aspiración o ingestión. En caso de (incluso sospecha) de aspiración o ingestión del fragmento de la cánula, es necesario un transporte médico de emergencia para el tratamiento hospitalario o la monitorización.
Lesiones por pinchazo de aguja
Los odontólogos sufren una media de tres lesiones percutáneas al año en su labor profesional , siendo la más habitual un pinchazo de aguja al realizar la anestesia local. Una amplia variedad de patógenos infecciosos pueden transmitirse en las lesiones por pinchazos de agujas, especialmente el virus de la inmunodeficiencia humana (VIH), así como el virus de la hepatitis B (VHB) y el virus de la hepatitis C (VHC). En general, el número de lesiones por pinchazos con agujas en el sistema sanitario de Alemania se estimó en alrededor de 500.000 en 2002. Cada año, alrededor de 500 personas en Alemania contraen hepatitis B debido a lesiones percutáneas en el trabajo. En 2007, el seguro legal de accidentes alemán registró 3959 accidentes laborales notificables que fueron causados por “pinchazos y cortes con herramientas médicas”. Desde entonces, la curva ha ido descendiendo bruscamente. En el actual año de informe 2014, se notificaron 1.162 casos comparables.
Estadísticas
Estadísticas de la asociación profesional de servicios de salud y bienestar sobre casos de incapacidad laboral (AUF) en el ámbito de la odontología tras pinchazos de agujas en los que se realizó profilaxis posexposición al VIH o hepatitis al asegurado:
| año | EN* |
|---|---|
| 2015 | 80 |
| 2014 | 81 |
| 2013 | 69 |
| 2012 | 58 |
| 2011 | 59 |
| 2010 | 59 |
| 2009 | 44 |
| 2008 | 52 |
| 2007 | 38 |
* ABIERTO = casos con incapacidad laboral
Vacunas
Se recomiendan las vacunas contra la hepatitis A y la hepatitis B para prevenir la infección. Actualmente no existe una vacuna contra la hepatitis C. La inmunidad con la vacuna contra la hepatitis B dura unos 25 años. Se recomienda la vacunación cada cinco años para las personas expuestas ocupacionalmente en Gran Bretaña. Las vacunas contra la hepatitis A están en la lista de medicamentos esenciales de la Organización Mundial de la Salud y también forman parte de múltiples vacunas en combinación con las vacunas contra la hepatitis B.
Ordenanza sobre agentes biológicos
A finales de julio de 2013 entró en vigor una nueva versión de la Ordenanza sobre agentes biológicos (BioStoffV). Sobre todo, los empleados del servicio de salud deben estar mejor protegidos contra el riesgo de infección por heridas de arma blanca y cortes. De acuerdo con § 10 BioStoffV , los equipos de trabajo puntiagudos y afilados usados, incluidas las agujas de inyección o los bisturís, deben desecharse de manera segura. El motivo de la nueva versión fue la necesaria implementación de la directiva de la UE sobre pinchazos de aguja de 2010 en la legislación nacional. En detalle, el reglamento establece:
- Establecer y utilizar procedimientos seguros para manipular y desechar instrumentos médicos afilados y desechos contaminados.
- Introducción de procedimientos de eliminación apropiados, así como contenedores claramente marcados y técnicamente seguros para la eliminación de instrumentos médicos y dispositivos de inyección puntiagudos o afilados.
- Evitar o restringir el uso innecesario de instrumentos afilados o puntiagudos
- Suministro y uso de instrumentos médicos con mecanismos integrados de seguridad y protección.
- Prohibición de volver a colocar el capuchón protector en la aguja de inyección usada ( tapado )
Recapitulación
Las " Reglas Técnicas para Agentes Biológicos " (TRBA 250), que son publicadas por el Comité de Agentes Biológicos (ABAS) en la Gaceta Ministerial Conjunta , describen explícitamente el taponado con una mano como un dispositivo seguro para la odontología en el área local. anestesia según el punto 4.2.5 en el sentido de TRBA 250. Por lo tanto, en las consultas dentales en Alemania se permite el taponado con una sola mano. Esto significa que la aguja de inyección se puede volver a insertar en la cubierta protectora con una mano después de la inyección, siempre que la otra mano no esté cerca de la cubierta protectora. Por ejemplo, se puede usar un soporte de tapa protectora para garantizar una distancia segura al volver a tapar. Las cánulas de inyección se enroscan en la jeringa de ampolla cilíndrica para que no se puedan desechar simplemente, sino que se desenrosquen del juego de jeringas. Las cánulas de inyección tampoco deben estar dobladas ni torcidas, a menos que esta manipulación se utilice para activar un dispositivo de protección integrado.
El taponado está prohibido en Austria desde mayo de 2013 de conformidad con la Ordenanza sobre puntadas con aguja (NastV) § 4, párrafo 2, núm. 2.
Para evitar lesiones por pinchazos de aguja, se desarrolló especialmente un sistema (VarioSafe) para el soporte de la ampolla cilíndrica, en el que se puede empujar una cubierta de plástico sobre la cánula con una mano después de la inyección y bloquearla en dos posiciones. El primer candado reversible se utiliza para el almacenamiento entre las inyecciones individuales y el segundo para una eliminación segura.
Educar al paciente
Incluso la anestesia local requiere el cumplimiento de la obligación de proporcionar información médica de acuerdo con la Sección 630e del Código Civil Alemán (BGB) .
“La persona tratante está obligada a informar al paciente de todas las circunstancias que son imprescindibles para el consentimiento. Esto incluye en particular el tipo, alcance, implementación, consecuencias esperadas y riesgos de la medida, así como su necesidad, urgencia, idoneidad y perspectivas de éxito con respecto al diagnóstico o la terapia. Al proporcionar información, también es necesario señalar alternativas a la medida si varios métodos comunes y médicamente igualmente indicados pueden dar lugar a cargas, riesgos o posibilidades de recuperación significativamente diferentes ".
Además, se estipula que la información debe ser entregada de forma oral, personal y con la suficiente antelación a una intervención, para que el paciente pueda reflexionar suficientemente sobre su decisión. En cuanto a la anestesia local, se incluye información sobre las alternativas, el posible daño nervioso o el riesgo de lesiones por mordedura durante la duración del efecto. La aclaración debe documentarse. En contraste con la opinión anterior, una capacidad limitada para conducir no se puede atribuir solo al anestésico local.
El Tribunal Regional Superior de Hamm dictaminó el 19 de abril de 2016 que un dentista puede ser responsable de un tratamiento mediante infiltración o anestesia de conducción si no ha informado al paciente sobre el posible tratamiento alternativo mediante anestesia intraligamentaria y el del paciente para el procedimiento dental dado su consentimiento. ( Consentimiento informado ) fue, por tanto, ineficaz. Condenó al dentista a pagar 4.000 € en concepto de indemnización por dolor y sufrimiento.
Historia de la anestesia local en odontología
Después de que el oftalmólogo Carl Koller (1857-1944) reconoció en 1884 que la cocaína adormece la lengua cuando se prueba, el cirujano William Stewart Halsted (1852-1922) usó cocaína por primera vez en odontología en 1885 . Después de los experimentos iniciales con animales, utilizó el método de adormecer el nervio mandibular como anestésico de conducción. Además de la anestesia de superficie y de conducción, a partir de esto se desarrolló la anestesia por infiltración. En 1905, el cirujano de Leipzig Heinrich Braun extendió la duración y la profundidad de acción de la procaína desarrollada por Alfred Einhorn , que asignó el nombre de novocaína al ingrediente activo , agregando adrenalina. En 1905 , el químico Friedrich Stolz , que vino de Heilbronn, logró producir artificialmente la hormona Suprarenin en nombre de Hoechst . En 1920, el dentista y anatomista Harry Safe describió en su libro de texto "Anatomía y tecnología de la anestesia central en la cavidad oral" el procedimiento exacto para realizar las distintas anestesias locales en el área oral. La lidocaína fue la primera amino - amida -Lokalanästhetikum representada por el químico sueco Nils Löfgren (1913-1967) y Bengt Lundqvist fue sintetizada (1922-1953) en el año 1943a. Vendieron los derechos de patente de la lidocaína a la compañía farmacéutica sueca Astra AB . En 1957 avanzó el desarrollo de los anestésicos locales con la síntesis de mepivacaína , 1963 de bupivacaína , 1958 de prilocaína y 1976 de articaína. En 1981, se desarrolló la anestesia intraligamentaria como un nuevo método de anestesia. Los primeros intentos se realizaron en Francia ya en 1920, donde se informa de la "Anesthésie par injections intraligamenteuses" . En ese momento, no pudo establecerse como el método estándar debido a los instrumentos disponibles.
Recompensa
Alemania
Como la mayoría de los tratamientos médicos, la anestesia local se proporciona según la ley de contrato de servicio (no según la ley de contrato de servicio ). Esto significa que se debe un tratamiento adecuado y, en este caso, también se puede facturar. Sin embargo, no se debe el éxito del tratamiento, es decir, la aparición de suficiente anestesia. Para la anestesia local, esto significa que, después de que se haya realizado correctamente, pero con un inicio de acción insuficiente (ver más arriba: falla de la anestesia), se puede administrar nuevamente y facturar.
Seguro médico obligatorio
En Alemania, de acuerdo con la directriz del Federal Joint Committee para una atención dental por contrato suficiente, apropiada y económica, el dolor se elimina mediante anestesia por infiltración en el tratamiento de la mandíbula superior y mediante anestesia de conducción en el caso de intervenciones mayores o procesos inflamatorios. así como en el caso de tratamiento quirúrgico en el maxilar inferior. Además de la anestesia de rendimiento, la anestesia por infiltración no suele estar indicada. Esto no se aplica a un trato indulgente . En el caso de servicios quirúrgicos y de cirugía periodontal, la anestesia de infiltración se puede facturar además de la anestesia de conducción en casos excepcionales justificados, si esta es la única forma de lograr una profundidad suficiente de la anestesia o de eliminar las anastomosis . De acuerdo con el estándar de evaluación para servicios dentales (BEMA), la anestesia local en Alemania está cubierta por seguros médicos legales de acuerdo con el
- BEMA no. 40 anestesia de infiltración con 8 puntos (aprox. 7,50 €). (El servicio solo se puede facturar una vez por sesión en la zona de dos dientes adyacentes (excepción: los dos incisivos centrales o en el caso de anestesia intraligamentaria, en la que la anestesia de infiltración se factura por diente),
- BEMA no. 41a anestesia central intraoral con 12 puntos (aprox. 11,20 €),
- BEMA no. 41b anestesia central extraoral con 16 puntos (aprox.15 €),
honrado (a partir de julio de 2014). Los costos de los anestésicos utilizados están cubiertos por la tarifa. La anestesia de superficie intraoral, la eliminación del dolor mediante TENS y CCLADS no son servicios contractuales.
Si el procedimiento lleva mucho tiempo y la anestesia es menos eficaz, se puede volver a realizar y facturar.
Trato privado
De acuerdo con el programa de tarifas privadas para dentistas (GOZ), la anestesia local se calcula de acuerdo con los siguientes elementos de GOZ:
- GOZ no. 0080 Anestesia de la superficie intraoral, 30 puntos por mitad de la mandíbula o región anterior (aplicando la tasa de 2,3 veces aprox. 3,88 €)
- GOZ no. 0090 Anestesia por infiltración intraoral, 60 puntos (aplicando la tasa de 2,3 veces aprox. 7,76 €)
- GOZ no. 0100 Anestesia intraoral, 70 puntos (aplicando la tasa de 2,3 veces aprox. 9,05 €)
- Anestesia de conducción extraoral GOZ: cálculo analógico de acuerdo con GOZ § 6 Párrafo 1
Si el servicio según el número 0090 se cobra más de una vez por diente, deberá justificarse en la factura. Para los servicios según los números 0090 y 0100, los costes de los anestésicos utilizados se facturan por separado (aprox. 1 € por ampolla cilíndrica). La eliminación del dolor a través de TENS o CCLADS no está incluida como un servicio en BEMA o GOZ. El cálculo se puede realizar como un beneficio a la demanda de acuerdo con § 2 párrafo 3 GOZ - para pacientes GKV por acuerdo previo de acuerdo con el contrato federal - dentistas § 4 par.5 (BMV-Z) o contrato de fondo sustituto - dentistas § 7 par.
Austria
Según las Directrices Autonómicas de Tarifas (AHR) de la Cámara de Odontólogos de Austria (que, sin embargo, no son vinculantes), la tarifa de cualquier tipo de anestesia local en odontología es de 20 €. Esto se aplica si un dentista de elección (dentista que no ha firmado un contrato con un fondo de seguro médico regional y, por lo tanto, no acepta un certificado de tratamiento dental) está activo.
Suiza
Los dentistas suizos no están sujetos a ningún arancel. Según la tarifa dental suiza , que solo es vinculante para los miembros de la Asociación Dental Suiza (SSO), la tarifa se determina multiplicando el número de punto fiscal para el tratamiento de pacientes privados con el valor del punto fiscal (TPW), que es un máximo de SFr. 5.80 (a partir de 2014), pero también puede estar por debajo. Según el número 4065, se aplica un punto fiscal de 11 para la anestesia de infiltración, que asciende a un máximo de SFr. Resultados de 63,80 (convertidos 58,82 €).
En el caso de los casos de seguro social que se rigen por la Ley del seguro de accidentes y la Ley del seguro médico, tanto el número de punto fiscal como el valor del punto fiscal (3,10 CHF) por servicio son fijos. Esto da como resultado una tarifa de SFr por una anestesia de infiltración. 34,10 (equivalente a 31,44 €).
Ver también
literatura
- Walter Artelt : Odontología alemana y los inicios de la anestesia y la anestesia local. En: Comunicaciones dentales. Volumen 54, 1964, págs. 566-569, 671-677, 758-762 y 853-856.
- HC Niesel, H. Wulf, HK Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . 3. Edición. Georg Thieme, 2010, ISBN 978-3-13-154753-8 ( vista previa limitada en la búsqueda de libros de Google).
- N. Schwenzer : Medicina dental, oral y maxilofacial: Cirugía dental . 3. Edición. Georg Thieme, 2000, ISBN 978-3-13-116963-1 ( vista previa limitada en la búsqueda de libros de Google).
- HV Makowski, JF Reuther, P. Kuleszynski: Anestesia en odontología: anestesia local y general en odontología, medicina oral y medicina maxilofacial . Hüthig, 1978, ISBN 978-3-7785-0442-0 ( vista previa limitada en la búsqueda de libros de Google).
- HA McLure, AP Rubin: Revisión de agentes anestésicos locales. En: Minerva Anestesiol. Volumen 71, No. 3, 2005, págs. 59-74, PMID 15714182 , minervamedica.it (PDF; 113 kB).
enlaces web
Evidencia individual
- ^ HA Adams, E. Kochs, C. Krier: Técnicas actuales de anestesia: un intento de clasificación. En: Anestesiología, medicina de cuidados intensivos, medicina de emergencia, terapia del dolor: AINS. Volumen 36, No. 5, 2001, págs. 262-267, ISSN 0939-2661 , doi: 10.1055 / s-2001-14470 , PMID 11413694 (revisión).
- ↑ HC Niesel, HK Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . 2ª Edición. Georg Thieme, 2003, ISBN 978-3-13-143412-8 , págs. 586 ff . ( vista previa limitada en la búsqueda de libros de Google).
- ↑ P. Jöhren, G. Sartory: miedo al tratamiento dental - fobia al tratamiento dental: etiología, diagnóstico, terapia . Schlütersche, 2002, ISBN 978-3-87706-613-3 , pág. 51 ff . ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Gander T., Kruse AL, Lanzer M, Lübbes H.-T., Anestésicos locales: mecanismo de acción y riesgos (PDF) Swiss Dental Journal, SSO, 125: págs. 44–45 (2015). Consultado el 15 de enero de 2016.
- ↑ HC Niesel, H. Wulf, HK Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . 3. Edición. Georg Thieme, 2010, ISBN 978-3-13-795403-3 , pág. 556 ( vista previa limitada en la búsqueda de libros de Google).
- ^ Roman Huber: Lista de verificación para la medicina complementaria . Karl F. Haug, 2014, ISBN 978-3-8304-7369-5 , pág. 268 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Friedrich Paukisch: Sobre la historia de la anestesia a presión, antigua y nueva . Edelmann, 1936, pág. 12 ( vista previa limitada en la búsqueda de libros de Google).
- ^ Y. Nir, A. Paz, E. Sabo, I. Potasman: Miedo a las inyecciones en adultos jóvenes: prevalencia y asociaciones . En: Revista Estadounidense de Medicina e Higiene Tropical. Volumen 68, Número 3, 2003, págs. 341-344. PMID 12685642 . Consultado el 1 de septiembre de 2014.
- ↑ Demetra D. Logothetis: Anestesia local para el higienista dental . 1ª edición. Ciencias de la salud de Elsevier, 2013, ISBN 978-0-323-29133-0 , págs. 100 f . ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Carpule por recibir un medicamento , WO 2001030418 A2, Patente de Google. Consultado el 7 de septiembre de 2014
- ^ Klaus Rötzscher: Odontología forense . BoD - Books on Demand, 2003, ISBN 978-3-8334-0372-9 , p. 35.
- ^ A b K. B. Bassett, AC DiMarco, DK Naughton: Anestesia local para profesionales dentales . Pearson, 2009, ISBN 978-0-13-158930-8 , págs. 286 ( vista previa limitada en la búsqueda de libros de Google).
- ^ Karger, terapia de infusión y nutrición clínica . Volumen 3, págs. 181, 1976 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Norbert Schwenzer: Conceptos básicos de la cirugía. Georg Thieme Verlag, 2008, ISBN 978-3-13-159084-8 , p. 266 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Stanley F. Malamed: Manual de anestesia local . Elsevier Health Sciences, 25 de abril de 2014, ISBN 978-0-323-24202-8 , p. 305.
- ↑ Norbert Schwenzer: Conceptos básicos de la cirugía. Georg Thieme Verlag, 2008, ISBN 978-3-13-159084-8 , p. 291 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Markus DW Lipp: Formación de emergencia para dentistas: profilaxis, diagnóstico, terapia . Schlütersche, 1997, ISBN 978-3-87706-465-8 , pág. 92 ff . ( vista previa limitada en la búsqueda de libros de Google).
- ↑ HC Niesel, H. Wulf, HK Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . 3. Edición. Georg Thieme, 2010, ISBN 978-3-13-795403-3 , pág. 604 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ a b c d e Norbert Schwenzer: Medicina dental-oral-maxilofacial: Cirugía dental . Georg Thieme, 2000, ISBN 978-3-13-116963-1 , pág. Vigésimo ff . ( vista previa limitada en la búsqueda de libros de Google).
- ↑ HC Niesel, HK Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . 2ª Edición. Georg Thieme, 2003, ISBN 978-3-13-143412-8 , págs. 613 ff . ( vista previa limitada en la búsqueda de libros de Google).
- ^ Informe de estado de la ADA, Revista de la Asociación Dental Americana (JADA) 1983, Volumen 106, págs. 222-224. Consultado el 1 de septiembre de 2014.
- ↑ Anestesia local: dolor, presión, malestar , ZMK, 3 de febrero de 2016. Consultado el 11 de julio de 2019.
- ↑ Eberhardt Krüger: Anestesia - Anestesia local - Anestesia intraligamentaria . Medeco, Atlas Dental. Consultado el 1 de septiembre de 2014.
- ↑ Admisión de Walter: La anestesia intraligamentaria en la práctica odontológica. ( Memento del 14 de diciembre de 2004 en Internet Archive ) En: Zahnärztliche Mitteilungen , ZM-online, Heft 6/2001, p. 46. Recuperado el 1 de septiembre de 2014.
- ↑ E. Kaufman, P. Weinstein, P. Milgrom: Dificultades para lograr la anestesia local. En: Revista de la Asociación Dental Americana (1939). Volumen 108, No. 2, 1984, págs. 205-208, ISSN 0002-8177 , PMID 6584494 .
- ^ Schwenzer N, Ehrenfeld M, Medicina dental, oral y maxilofacial - Conceptos básicos quirúrgicos, Georg Thieme Verlag (2008), ISBN 978-3-13-593404-4 .
- ↑ M. Berakdar, A. Kasaj et al.: Estudios comparativos entre la anestesia local convencional y un nuevo método de inyección AMSA - The Wand en terapia periodontal no quirúrgica. (PDF) En: Die Quintessenz , Volumen 77, Número 5, 2004, págs. 783–787. Consultado el 1 de septiembre de 2014.
- ↑ S. Malamed, Agentes anestésicos y administración local de anestésicos controlados por computadora (CCLAD) en odontología ( Memento el 30 de junio de 2014 en Internet Archive ), Penn Well, Review. Consultado el 1 de septiembre de 2014
- ↑ MN Hochman: Una nueva tecnología para la anestesia de un solo diente y un mayor desarrollo de la anestesia intraligamentaria. (PDF) En: Die Quintessenz , Volumen 58, Número 3, 2007, págs. 301–307. Consultado el 1 de septiembre de 2014.
- ↑ MA Baumann, R. Beer: Endodoncia . Georg Thieme, 2007, ISBN 978-3-13-155002-6 , pág. 62 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ ES Jungck y D. Jungck: 11 años de experiencia con TENStem . (PDF) Asociación de Médicos Alemanes de Algesiología - Asociación Profesional de Terapeutas del Dolor alemanes. Consultado el 1 de septiembre de 2014.
- ↑ Mark I. Johnson: Estimulación nerviosa eléctrica transcutánea (TENS): Investigación para apoyar la práctica clínica . Oxford University Press, 2014, ISBN 978-0-19-967327-8 , págs. 23 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Elliot V. Hersh, Andres Pinto et al.: Estudio doble enmascarado, aleatorizado y controlado con placebo para evaluar la eficacia y tolerabilidad de K305 intranasal (tetracaína al 3% más oximetazolina al 0,05%) en la anestesia de los dientes maxilares. En: Revista de la Asociación Dental Americana. 147, 2016, pág.278 , doi: 10.1016 / j.adaj.2015.12.008 .
- ^ D. Jankovic: bloqueos regionales y terapia de infiltración: libro de texto y atlas . ABW Wissenschaftsverlag, 2008, ISBN 3-936072-76-0 , pág. 25 ( vista previa limitada en la búsqueda de libros de Google).
- ^ D. Jankovic: bloqueos regionales y terapia de infiltración: libro de texto y atlas . ABW Wissenschaftsverlag, 2008, ISBN 3-936072-76-0 , pág. 8 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Saklad M. Clasificación de pacientes para procedimientos quirúrgicos. Anestesiología 1941; 2: 281-4.
- ^ PH Mak, RC Campbell, MG Irwin: Clasificación del estado físico de la ASA: coherencia entre observadores. Sociedad Estadounidense de Anestesiólogos. En: Anestesia y cuidados intensivos. Volumen 30, Número 5, octubre de 2002, págs. 633-640, PMID 12413266 .
- ^ Astrid Kruse Guter, Christine Jacobsen, Klaus W. Grätz: Conocimientos especializados en cirugía oral y maxilofacial . Springer, 2013, ISBN 978-3-642-30003-5 , págs. 51 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Monika Daubländer, Peer Kämmerer: Anestesia local en la vejez. En: Comunicaciones dentales . Número 10/2012, págs. 38–45. Consultado el 1 de septiembre de 2014.
- ↑ H. Müllmann, K. Mohr, L. Hein: Farmacología y Toxicología: Comprensión de los efectos de los medicamentos: uso de medicamentos de manera dirigida . Georg Thieme, 2010, ISBN 978-3-13-368517-7 , pág. 101 ff . ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Norbert Schwenzer: Medicina Diente-Oral-Maxilofacial: Cirugía Dental . Georg Thieme, 2000, ISBN 978-3-13-116963-1 , pág. 6 . ( vista previa limitada en la búsqueda de libros de Google).
- ^ Información de ultracaína. (PDF; 68 kB) A partir de 2010, pharmazie.com; consultado el 1 de septiembre de 2014.
- ↑ Información del especialista Ultracain. (PDF) Sanofi Aventis. Consultado el 1 de septiembre de 2014.
- ↑ Judith Pfeiffer, Estudio experimental comparativo sobre la influencia de diferentes concentraciones del vasoconstrictor adrenalina en la profundidad y duración de la anestesia de Articain en solución al 4%, disertación, Universitätsmedizin Mainz, 2001.
- ↑ Stanley F. Malamed: Manual de anestesia local . Elsevier Health Sciences, 25 de abril de 2014, ISBN 978-0-323-24202-8 , p. 285.
- ↑ EV Hersh, PA Moore, AS Papas, JM Goodson, LA Navalta, S. Rogy, B. Rutherford, JA Yagiela: Reversión de la anestesia local de tejidos blandos con mesilato de fentolamina en adolescentes y adultos. En: Revista de la Asociación Dental Americana . Volumen 139, No. 8, 2008, págs. 1080-1093, ISSN 0002-8177 . PMID 18682623 .
- ↑ M. Daubländer, D. Kauschat-Brüning: OraVerse® - the current status. En: ZMK , Volume 29, Issue 9, 2013, status 5 de noviembre de 2013. Consultado el 31 de agosto de 2014.
- ↑ Anuario de KZBV. Datos estadísticos básicos sobre atención odontológica por contrato / 2013. Asociación Nacional de Dentistas de Seguros Médicos Estatutarios (KZBV), 2013, ISBN 978-3-944629-01-8 .
- ↑ Derivado de: T. Keßler: Gasto de servicio y distribución de frecuencia de tarifas en atención médica ambulatoria 2005/2006. ( Memento del 28 de julio de 2014 en Internet Archive ) Documento de debate WIP 2/08, Scientific Institute of PKV, 2008. Consultado el 31 de agosto de 2014.
- ↑ HC Niesel, H. Wulf, HK Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . 3. Edición. Georg Thieme, 2010, ISBN 978-3-13-795403-3 , pág. 617 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Martin S. Spiller, Gow-Gates-Technik ( Memento del 4 de julio de 2016 en Internet Archive ) (inglés). Consultado el 5 de julio de 2016.
- ↑ HC Niesel, H. Wulf, HK Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . 3. Edición. Georg Thieme, 2010, ISBN 978-3-13-795403-3 , pág. 618 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ HC Niesel, H. Wulf, HK Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . 3. Edición. Georg Thieme, 2010, ISBN 978-3-13-795403-3 , pág. 620 ( vista previa limitada en la búsqueda de libros de Google).
- ^ Hugo Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . Georg Thieme Verlag, 2003, ISBN 978-3-13-143412-8 , pág.537 .
- ↑ AP Saadoun, S. Malamed: Anestesia intraseptal en cirugía periodontal. En: Revista de la Asociación Dental Americana (1939). Vol. 111, No. 2, agosto de 1985, págs. 249-256, ISSN 0002-8177 . PMID 3876361 .
- ↑ HC Niesel, H. Wulf, HK Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . 3. Edición. Georg Thieme, 2010, ISBN 978-3-13-795403-3 , pág. 602 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ Thomas Weber: Odontología Memorix . Georg Thieme, 2010, ISBN 978-3-13-114373-0 , pág. 279 ff . ( vista previa limitada en la búsqueda de libros de Google).
- ↑ JC Türp: Anestesia local terapéutica para el tratamiento de la odontalgia atípica. (PDF) En: Schweiz Monatsschr Zahnmed. Volumen 115, 2005, págs. 1012-1018. Consultado el 1 de septiembre de 2014.
- ↑ Ver Kurt Rüdiger von Roques : La posición de la anestesia terapéutica en patología y terapia. En: semanario médico de Munich. Volumen 87, 1940, págs. 34-37.
- ↑ M. Ratschow: fundamental para la gama de efectos de la terapia neural (anestesia terapéutica). En: Acta Neurovegetativa. 3, 1951, págs. 198-210, doi: 10.1007 / BF01229036 .
- ↑ W. Dörr, J. Haagen et al.: Tratamiento de la mucositis oral en oncología. ( Recuerdo del 23 de noviembre de 2015 en el archivo web archive.today ) En: In Focus Oncology. Núm. 7-8, 2010, págs. 1-5. Consultado el 1 de septiembre de 2014.
- ↑ Christoph Klaus Müller, Anestesia local. ¿Cuáles son los riesgos desde una perspectiva médica general? , Zahnärzteblatt Baden-Württemberg, edición 03/2011. Consultado el 9 de marzo de 2015.
- ↑ Efectos de la cocaína. Red de drogas; consultado el 21 de octubre de 2016.
- ↑ W. Zink, BM Graf: Toxicología de los anestésicos locales. Patomecanismos - Clínica - Terapia. En: Anestesiólogo. Volumen 52, No. 12, 2003, págs. 1102-1123, PMID 14691623 , uni-heidelberg.de (PDF; 462 kB).
- ↑ RSR Buch et al.: Dolor post extractem - La terapia local de la alveolitis con plantillas medicinales. En: zm 95, No. 20, 16 de octubre de 2005, págs. 54–58.
- ↑ Kirsten Schmied, Der Zappelphilipp bei Zahnarzt , 2 de octubre de 2015. Consultado el 11 de julio de 2019.
- ↑ Berthold Langguth et al., Despertar no deseado durante la anestesia , Deutsches Ärzteblatt, vol. 108, número 31-32, p. 541, 8 de agosto de 2011. Consultado el 11 de julio de 2019.
- ^ Rainer Laufkötter, Berthold Langguth, Monika Johann, Peter Eichhammer, Göran Hajak: TDAH en la edad adulta y comorbilidades. En: psiconeuro. 31, 2005, pág.563 , doi : 10.1055 / s-2005-923370 , PDF .
- ↑ Terapia diferencial tras daño de los nervios lingual e inferior alveolar. ( Memento del 2 de febrero de 2017 en el Archivo de Internet ) (PDF)
- ↑ Opinión científica de la Sociedad Alemana de Odontología, Medicina Oral y Maxilofacial (DGZMK). Consultado el 31 de agosto de 2014.
- ↑ Thomas Weber: Odontología Memorix . Georg Thieme, 2010, ISBN 978-3-13-114373-0 , pág. 14 ff . ( vista previa limitada en la búsqueda de libros de Google).
- ↑ F. Hofmann, N. Kralj, M. Beie: Lesiones por pinchazos de agujas en el cuidado de la salud: frecuencia, causas y estrategias preventivas. En: Servicio de Salud (Asociación Federal de Médicos del Servicio de Salud Pública (Alemania)). Volumen 64, No. 5, 2002, págs. 259-266, ISSN 0941-3790 , doi: 10.1055 / s-2002-28353 , PMID 12007067 ( texto completo ).
- ↑ M. vd Heuvel: Eliminación adecuada de residuos en la práctica odontológica. (PDF) En: Bayerisches Zahnärzteblatt. 11/2012, págs. 38-40. Consultado el 1 de septiembre de 2014.
- ↑ a b Protección contra lesiones por pinchazo de aguja en la atención médica y la enfermería (PDF) Pequeña consulta, Deutscher Bundestag Impreso 18/9654 18º período electoral 19 de septiembre de 2016. Consultado el 24 de octubre de 2016.
- ↑ Pierre Van Damme, Koen Van Herck: Una revisión de la protección a largo plazo después de la vacunación contra la hepatitis A y B. En: Medicina de viaje y Enfermedades Infecciosas. 5, 2007, pág.79 , doi: 10.1016 / j.tmaid.2006.04.004 . PMID 17298912 .
- ↑ Comité Conjunto sobre Vacunación e Inmunización: Capítulo 18 de la Hepatitis B . En: Inmunización contra las enfermedades infecciosas 2006 ("El Libro Verde") (), 3ª edición (Capítulo 18 revisado el 10 de octubre de 2007). Edition, Stationery Office, Edimburgo 2006, ISBN 0-11-322528-8 , p. 468. Archivado desde el original .
- ^ Lista modelo de la OMS de medicamentos esenciales . En: Organización Mundial de la Salud . Octubre de 2013. Consultado el 22 de abril de 2014.
- ↑ Jiri Beran: vacuna inactivada bivalente contra hepatitis A y hepatitis B recombinante. En: Revisión de expertos sobre vacunas. 6, 2007, pág.891 , doi: 10.1586 / 14760584.6.6.891 .
- ↑ Ordenanza sobre agentes biológicos de 15 de julio de 2013 (Gaceta de Leyes Federales I p. 2514). (PDF) Ministerio Federal de Justicia y Protección al Consumidor . Consultado el 1 de septiembre de 2014.
- ↑ TRBA 250 Agentes biológicos en el trabajo de salud y bienestar. (PDF) Estado: 2 de mayo de 2018, Comité de Agentes Biológicos (ABAS), Ítem 4.2.5, Ítem 5. Consultado el 21 de agosto de 2019.
- ^ Regulaciones de TRBA 250. ( Memento del 15 de julio de 2014 en el Archivo de Internet ) ¡LA SEGURIDAD ES PRIMERO! Alemania, ipse Communication. Consultado el 31 de agosto de 2014.
- ↑ Ordenanza sobre el pinchazo de aguja. Versión del 11 de mayo de 2013, Sistema de Información Legal de la República de Austria (RIS). Consultado el 31 de agosto de 2014.
- ↑ Lothar Taubenheim, La anestesia intraligamentaria: reducción de reservas , Dental Implantologie, 15 de noviembre de 2013. Consultado el 1 de febrero de 2016.
- ↑ R. Rahn: Aptitud para conducir después de anestesia dental local e intervenciones dentales. ( Recuerdo del 28 de agosto de 2013 en Internet Archive ) ZBay Online, 12/1999. Consultado el 31 de agosto de 2014.
- ↑ Obligación de informar sobre alternativas de tratamiento a la anestesia de infiltración o conducción, anestesia intraligamentaria , Tribunal Superior Regional Hamm, sentencia de 19 de abril de 2016, Az.26 U 199/15
- ↑ G. Kluxen: Sigmund Freud: Acerca de la coca - Descubrimiento perdido. En: Deutsches Ärzteblatt. Volumen 88, núm. 45, 1991, págs. A-3870.
- ↑ Harry Safe: Anatomía y tecnología de la anestesia central en el área de la cavidad bucal: un libro de texto para el dentista general . Springer-Verlag, 7 de marzo de 2013, ISBN 978-3-642-92263-3 .
- ↑ por Sinatra / año / Watkins-Pitc: La esencia de analgesia y analgésicos - Sinatra / año / Watkins-Pitc . ISBN 1-139-49198-9 , págs. 280 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ HC Niesel, H. Wulf, HK Van Aken: Anestesia local, anestesia regional, terapia regional del dolor . 3. Edición. Georg Thieme, 2010, ISBN 978-3-13-795403-3 , pág. 79 ( vista previa limitada en la búsqueda de libros de Google).
- ↑ A. Langbein: Anestesia local que es suave para el paciente durante las medidas terapéuticas dentales, con un enfoque particular en la anestesia intraligamentaria como método principal para eliminar el dolor. (PDF) Disertación, Ludwig-Maximilians-Universität zu München 2011. Recuperado el 1 de septiembre de 2014.
- ↑ Directriz del Comité Conjunto Federal para una atención por contrato dental adecuada, apropiada y económica. (PDF) IV No. 6, Comité Federal de Dentistas y Fondos de Seguros Médicos , 1 de marzo de 2006. Consultado el 31 de agosto de 2014.
- ↑ a b Listas de tarifas dentales. Asociación Nacional de Dentistas de Seguros Médicos Estatutarios (KZBV). Consultado el 31 de agosto de 2014.
- ↑ Lista de tarifas para dentistas (GOZ). (PDF) Asociación Dental Alemana , al 5 de diciembre de 2011. Consultado el 3 de septiembre de 2014.
- ^ Contrato de cobertura federal para dentistas BMV-Z y contrato de seguro de reemplazo para dentistas EKV-Z. National Association of Statutory Health Insurance Dentists , a partir del 1 de abril de 2014. Consultado el 3 de septiembre de 2014.
- ↑ Pautas de tarifas autónomas 2014/2015. ( Recuerdo del 20 de enero de 2015 en el Archivo de Internet ) Asociación Dental de Austria, 13 de junio de 2014. Consultado el 31 de agosto de 2014.
- ↑ Tarifa dental, versión abreviada. (PDF) Asociación Dental Suiza (SSO). Consultado el 31 de agosto de 2014.
- ↑ Tarifa de dentista. (PDF) Asociación Dental Suiza (SSO). Consultado el 31 de agosto de 2014.