Mancha amarilla (ojo)
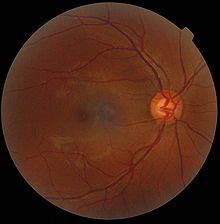
La mancha amarilla , en latín macula lutea , mácula o mácula para abreviar [ ˈmaːkula ], es un área estrechamente circunscrita en la parte posterior central de la retina , a través de la cual discurre el eje visual y en medio de la cual la distribución del color -células sensitivas sensitivas ( conos ) alcanza su mayor densidad. El centro de la mácula forma la fóvea central con la fóveola ; el área circundante se llama parafovea y, más periféricamente, perifovea . Dependiendo de la delimitación perifoveal, el diámetro de la mancha amarilla en adultos se da en torno a 3 mm o alrededor de 5 mm.
El color de la zona se debe, entre otras cosas, a los pigmentos ( luteína y zeaxantina ) incrustados en la retina , pero apenas se nota en las personas vivas. La primera descripción anatómica como "mancha amarilla" proviene de Samuel Thomas von Soemmerring , quien en 1791 se basó en hallazgos de autopsias en humanos.
Aproximadamente 15 ° nasalmente (hacia la nariz) de la mácula lútea se encuentra la papila del nervio óptico de casi 2 mm, que aparece sorprendentemente brillante cuando se refleja el fondo de ojo , y es la causa del punto ciego en el campo visual . Aquí no hay células fotorreceptoras, ya que las fibras nerviosas internas de las células ganglionares de la retina salen del ojo agrupadas como un nervio óptico , las de la región macular en el lado de la sien. Además, la arteria central y la vena central entran y salen del ojo aquí (ver ilustración).
Diseño y función
El eje visual del ojo pasa por la mancha amarilla , por lo que la imagen proyectada suele caer sobre la zona retiniana central empotrada en forma de embudo, que también se conoce como " fóvea ". Aquí, las capas internas de la retina se desplazan hacia los lados para que las células sensoriales del centro, casi exclusivamente células cónicas de los tipos M y L, puedan ser alcanzadas por la luz incidente sin ser dispersadas por las capas de células suprayacentes.
- En el área de la fóvea central profunda en forma de embudo con un diámetro de aproximadamente 1,5 mm se encuentra el punto de mayor agudeza visual, porque aquí es donde es posible la resolución espacial más fina. Los conos particularmente delgados se encuentran aquí en el empaquetamiento más cercano, la mayoría de los cuales están conectados 1: 1 a la célula ganglionar de la retina asociada. Estos pequeños campos receptores se encuentran principalmente en mm de diámetro sólo alrededor de 0,35 fovéola (en latín, "pits") en el centro de la fóvea.
- En el anillo estrecho de aproximadamente 0,5 mm de la parafovea que lo rodea, cada vez hay más bastones y la relación de conos a bastones es de alrededor de 1: 1.
- El borde más externo de la mácula también se llama perifovea . Contiene considerablemente menos conos y limita con el área de mayor densidad de bastones en la retina. Si la zona perifoveal no se delimita como un anillo estrecho con un diámetro exterior de 3 mm, pero se supone un margen de aproximadamente 1,5 mm de ancho, el diámetro total de la mácula lútea es de aproximadamente 5,5 mm .
Fuera de la mácula, la incidencia de conos en la retina periférica disminuye rápidamente. En relación con toda la retina, la proporción de conos a bastones es de aproximadamente 1:20 (6 millones de conos en comparación con 120 millones de bastones).
A través del movimiento ocular, se proyectan sobre la fóvea áreas del entorno en constante cambio. La impresión de una imagen general nítida surge en las instancias del cerebro aguas abajo de la retina.
Enfermedades
- Degeneración macular
- Degeneración macular juvenil
- Degeneración macular viteliforme
- Retinopatía central serosa
- Ectopia macular
- Maculopatía diabética
- Edema macular
- Telangiectasia macular
literatura
- Theodor Axenfeld (fundador), Hans Pau (ed.): Libro de texto y atlas de oftalmología. Con la colaboración de Rudolf Sachsenweger y otros 12ª, edición completamente revisada. Gustav Fischer, Stuttgart y otros 1980, ISBN 3-437-00255-4 .
- Herbert Kaufmann (Ed.): Estrabismo. 3ª edición fundamentalmente revisada y ampliada. Georg Thieme, Stuttgart y otros 2004, ISBN 3-13-129723-9 .
Evidencia individual
- ↑ a b Renate Lüllmann-Rauch: histología de libros de texto de bolsillo. 3ª edición completamente revisada. Georg Thieme, Stuttgart 2009, ISBN 978-3-13-129243-8 , pág.591 .
- ↑ Web-Atlas Anatomie de la Universidad de Mainz con imágenes de microscopio electrónico .
- ^ Franz Grehn: Oftalmología. 30ª edición revisada y actualizada. Springer, Heidelberg 2008, ISBN 978-3-540-75264-6 , pág.255.
- ↑ Heinz Feneis (fundador), Wolfgang Dauber: Bild-Lexikon der Anatomie de Feneis. Décima edición, completamente revisada. Georg Thieme, Stuttgart y otros 2008, ISBN 978-3-13-330110-7 .
- ↑ Reinhard Hildebrand: El trabajo de Soemmerring sobre el sistema nervioso: una visión de la estructura y función del cerebro desde finales del siglo XVIII. En: Anatomía y Embriología. Volumen 210, 2005, págs. 337-342, doi: 10.1007 / s00429-005-0027-3 .


