difteria
| Clasificación según ICD-10 | |
|---|---|
| A36 | difteria |
| J05 | Laringitis obstructiva aguda (crup) y epiglotitis |
| Z22.2 | El portador de difteria |
| CIE-10 en línea (OMS versión 2019) | |
La difteria , incluso bronceada o angina (en la antigüedad e incluso más tarde , opresión en la garganta, llamado estrangulador de perros y otros nombres), a principios del siglo XX sigue siendo "ángel de la muerte de los niños", se está produciendo principalmente en los niños, aguda enfermedad infecciosa causada por una infección de la parte superior del tracto respiratorio con el gram-positiva Corynebacterium diphtheriae , el "bacilo de la difteria" (difteria faríngea). Se teme la toxina diftérica secretada por este patógeno , una exotoxina que puede provocar complicaciones potencialmente mortales y consecuencias a largo plazo. La vacuna contra la difteria protege contra esto . La difteria es una enfermedad de declaración obligatoria en Alemania, Austria y Suiza.
etimología
El término difteria (difteria inglesa , diphthérie francesa ) introdujo a Pierre Fidèle Bretonneau a partir de 1826 como difteria ("difteria") en el lenguaje médico. Es una formación de palabras de origen griego ( grecismo francés ), derivada del griego διφθέρα diphthéra , alemán ' par de rodillos de cuero' , y la terminación -itis para inflamación. La palabra se refiere al dolor de garganta , pseudomembranas oscuras (cubiertas marrones parecidas al cuero en la laringe y en la tráquea) hechas de membranas mucosas muertas y componentes sanguíneos.
En francés, la palabra diphthérie se desarrolló a partir de esto, de donde se deriva la forma alemana. La enfermedad también se conocía como bronceado de garganta y (por primera vez como breune 1525 por Paracelsus ) bronceado y más tarde como crup ( real ) ( tos) o crup (del escocés crup , ronquera ). Las enfermedades similares a la difteria se denominan difteroide .
Patógeno
La difteria es desencadenada por la bacteria formadora de toxinas (venenosa) Corynebacterium diphtheriae y puede transmitirse de persona a persona a través de infecciones por gotitas o frotis , por ejemplo, a través del contacto cercano al estornudar, toser o besar, rara vez también a través de objetos (ver esterilización ). Aunque los seres humanos son el principal reservorio, no son la única fuente de transmisión. Los portadores de bacterias clínicamente sanos también pueden transmitir la enfermedad, ya que la vacuna actúa contra los síntomas de la toxina diftérica, pero no está dirigida contra la bacteria. La bacteria zoonótica C. ulcerans, que está estrechamente relacionada con C. diphtheriae y muy raramente con C. pseudotuberculosis, también puede causar los síntomas sistémicos de la enfermedad y, a diferencia de C. diphtheriae, se transmiten por animales. En las regiones tropicales, la difteria también puede aparecer a través de heridas por arañazos después de picaduras de insectos o sarna .
Describió dos formas: la difteria como dolor de garganta severo, y la difteria cutánea perforada como lesiones cutáneas ocupadas por partes y grasas. Para estos últimos, los patógenos deben penetrar en heridas o lesiones cutáneas, en particular a través de una infección por frotis.
Una toxina del patógeno, la toxina de la difteria que lleva el nombre de la bacteria , inhibe la síntesis de proteínas al inactivar el factor de elongación EF-2. Sin embargo, los patógenos forman la toxina diftérica codificada por fagos sólo si están infectados con un bacteriófago (como el " fago beta de Corynebacterium "). También se transportan en la sangre a órganos ubicados lejos del lugar de la inflamación, como el corazón, el hígado y los riñones. Esto puede conducir a las peligrosas complicaciones (de vida) de la difteria.
Frecuencia y prevalencia
La frecuencia de la enfermedad ha disminuido significativamente debido a la vacunación pasiva con suero introducida por el médico y premio Nobel Emil von Behring y la vacunación activa con toxoide diftérico introducida por Gaston Ramon . Durante la Segunda Guerra Mundial, la última gran epidemia en Europa fue desenfrenada con alrededor de 3 millones de enfermedades. Antes de que la morbilidad cayera drásticamente en Europa en la década de 1960, las enfermedades más comunes se registraron en otoño e invierno. Sin embargo , a diferencia de la viruela , por ejemplo, la enfermedad no ha sido erradicada. Tan pronto como la cobertura de vacunación cae por debajo de cierto valor, el número de enfermedades vuelve a aumentar significativamente. Esto se vio en Rusia , donde ocurrieron 48.000 casos después del colapso de la Unión Soviética en 1994 . Allí la cobertura de vacunación se había reducido al 73-77%, las medidas de vacunación planificadas se cancelaron debido a la falla de las autoridades estatales y de salud.
En 2018, se enviaron 27 casos al PEI en Alemania, 26 casos como difteria cutánea y un caso como difteria faríngea. Mientras que en países occidentales como Europa o EE. UU. Solo ocurren casos aislados, la difteria ocurre en países en desarrollo. La difteria endémica ocurre en el Mediterráneo oriental, en muchas partes de Asia, América del Sur y África.
Síntomas
La gravedad y la estructura de los síntomas que ocurren de dos a seis días (rara vez ocho días) después de la infección ( período de incubación ) dependen del sistema inmunológico del paciente. Debe diferenciarse del pseudocroup y la epiglotitis en el diagnóstico diferencial. Los propios portadores de bacterias pueden ser contagiosos durante semanas sin mostrar síntomas. El lugar principal de asentamiento son las almendras .
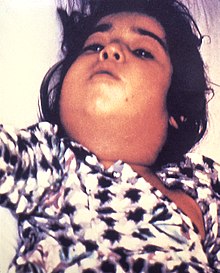
- La difteria localizada ( difteria almendrada y faríngea) comienza con sensación de cansancio, náuseas y dolor al tragar, a menudo combinado con dolor en el abdomen y las extremidades; El vómito es raro. Fiebre creciente. Se desarrolla una capa de color blanco amarillento en las almendras. Esto puede extenderse rápidamente por la garganta. También suele estar presente un olor dulce y pútrido.
- La difteria nasal ocurre preferiblemente en bebés y niños pequeños, asociada con obstrucción nasal, ansiedad y trastornos alimentarios. Ocurre secreción nasal serosa o purulenta con sangre, a menudo asociada con destrucción de tejido y formación de costras en la entrada nasal.
- La difteria laríngea es la primera enfermedad que suele aparecer como consecuencia de la difteria faríngea. Los síntomas son una tos perruna que aumenta la ronquera y la falta de voz (afonía), que se resume como verdadero crup. La inhalación es difícil y se asocia con silbidos ( estridor ).
- Las formas menos comunes de difteria son la difteria cutánea con úlceras y lesiones, así como la difteria conjuntival con secreción sanguinolenta y acuosa, formación de membranas y afectación frecuente de la córnea.
- En la etapa avanzada de la difteria, la formación de membranas se extiende rápida e intensamente a las amígdalas , el paladar , la úvula y la mucosa nasal ; se produce hinchazón local de los ganglios linfáticos .
Una infección local (nasofaringe, piel) puede convertirse en una reacción general (enfermedad tóxica general) hacia el final, que afecta a otros órganos (ver complicaciones).
investigación
El diagnóstico por medio de una prueba bacteriológica se puede obtener en doce horas como mínimo. Por lo tanto, en casos sospechosos, especialmente en el caso de difteria tóxica, se debe administrar un tratamiento inmediato basado en el cuadro clínico .
El diagnóstico se puede realizar clínicamente. La característica es la halitosis dulce y blanda, así como las cubiertas pseudomembranosas, firmemente adheridas de color amarillo grisáceo, sobre las amígdalas inflamadas y enrojecidas.
vacunación
La vacuna contra la difteria previene enfermedades graves en los vacunados durante varios años después de una infección, pero no la implantación (colonización) de los patógenos en la membrana mucosa de la garganta y la nariz y en la piel, por lo que los síntomas de la difteria pueden ocurrir incluso entre personas vacunadas, pero de lejos no tan peligrosas como con la aparición clásica de la enfermedad en personas sin anticuerpos antitoxina. Estos portadores de gérmenes más o menos asintomáticos pueden transmitir el patógeno a otras personas u objetos, por lo que la vacunación no interrumpe definitivamente la cadena de infección . Estos portadores de gérmenes deben tratarse con antibióticos para eliminar los patógenos .
tratamiento
Si se sospecha difteria, el tratamiento debe realizarse en una clínica de inmediato; el tipo de tratamiento apenas ha cambiado desde la época de Emil von Behring . Para neutralizar inmediatamente la toxina de C. diphtheriae que aún no se ha unido a las células, se administra inmediatamente lo siguiente:
- Antitoxina (suero inmune de caballos ) - inmunización pasiva: Se administran sueros de anticuerpos (antitoxina) para el tratamiento (10,000–100,000 UI im o iv ). El suero de anticuerpos se une a las toxinas bacterianas, haciéndolas inofensivas. La antitoxina está disponible en Alemania en los depósitos de medicamentos de los estados federales (depósitos de emergencia de las cámaras de farmacia regionales) para emergencias toxicológicas.
- En el caso de una infección grave que muestre síntomas durante más de tres días, antibióticos en dosis altas adicionales: se usa penicilina durante al menos 10 días para matar las bacterias. Si se sabe que tiene alergia a la penicilina, puede cambiar a eritromicina , tetraciclinas , rifampicina o clindamicina .
Si las vías respiratorias están bloqueadas, se debe realizar una intubación endotraqueal o una incisión traqueal ; esto fue presentado como una emergencia por Pierre Fidèle Bretonneau . El reposo en cama durante cinco a seis semanas es necesario para minimizar el riesgo de daño cardíaco. Con un buen y correcto tratamiento, apenas se producen daños y la tasa de mortalidad es baja.
Para la profilaxis, a las personas que han entrado en contacto con el aliento del paciente se les recomienda recibir una vacuna de refuerzo si es necesario, un control diario durante una semana, la administración de penicilina V y el aislamiento.
Complicaciones
Como se producen complicaciones tóxicas debido a una enfermedad general tóxica (al comienzo o al final de una infección local) v. una. Daño cardíaco ( miocarditis , endocarditis ), daño renal y polineuritis (inflamación de los nervios): durante la epidemia de difteria en Kirguistán en 1995, 656 pacientes tuvieron que ser hospitalizados. Se diagnosticó miocarditis en el 22% y polineuritis en el 5%.
- La miocarditis se asocia con la posibilidad de trastornos de conducción , agrandamiento del corazón e insuficiencia circulatoria ; una muerte cardíaca súbita en la primera semana de la enfermedad, o como un "Spättod" aparece como "muerte temprana" en la convalecencia .
- La polineuritis se expresa como parálisis de varios nervios craneales o ramas de nervios cerebrales como del nervio facial o del nervio laríngeo recurrente y puede provocar parálisis del paladar blando , los músculos oculares o un sorbo de discapacidad o parálisis para tragar , por lo que los alimentos ingeridos pueden regurgitarse por la nariz. La polineuritis periférica se puede desarrollar normalmente hasta tres meses después del inicio de la enfermedad.
- La neumonía ocurre en la mitad de las muertes.
- Las complicaciones menos frecuentes son la nefritis con insuficiencia renal o insuficiencia renal , bacteriemia , endocarditis , embolia pulmonar o encefalitis .
El trasfondo de estas graves complicaciones es la propagación del patógeno a otros órganos. De esta manera, las células nerviosas, las células hepáticas o las células musculares se dañan o se destruyen. En la década de 1980, uno de cada cuatro pacientes con difteria murió por daño relacionado con toxinas en el músculo cardíaco. La difteria nasal purulenta y sanguinolenta también es una complicación importante en niños pequeños o bebés.
Historia de la difteria
La difteria se conoce desde la antigüedad; Hipócrates ya había descrito la enfermedad. En 1640, Guillaume de Baillou describió una epidemia de difteria que ocurrió en París en 1576. El Scot Francis Home describió la difteria como "crup" en el siglo XVIII. La difteria fue reconocida como una enfermedad general específica por el francés Armand Trousseau (1801-1867), por lo que la parálisis que ocurre en la difteria y su conexión con la enfermedad fue reconocida por primera vez por Martino Ghisi (1747), Jean Baptiste Louis Chomel (1748) o Samuel Bard (1771)) fue descrito.
Descubrimiento del patógeno
- 1826 - Pierre Fidèle Bretonneau introduce el término difteritis en el lenguaje médico.
- 1858 - Investigaciones sobre el desencadenamiento de la difteria por microorganismos
- 1883 - Edwin Klebs (Zurich) descubre la bacteria en las membranas diftéricas bajo el microscopio.
- 1884 - Friedrich Loeffler (Berlín) identifica el Corynebacterium diphtheriae como el patógeno de la difteria en el Departamento de Salud Imperial , él tiene éxito en el cultivo puro en el "Suero Löffler"
- 1896 - Grupo: Corynebacteria (del griego κορύνη coryne , 'club' alemán )
- 1951 - Victor J. Freeman : Identificación de cepas no patógenas (avirulentas) de difteria
inmunización
- 1888 - Émile Roux & Alexandre Yersin : Detección de toxinas en filtrados de cultivo aséptico
- 1889 - Emil Adolf von Behring : Antitoxina. Portador de inmunidad en suero
- 1890 - por Behring & Shibasaburo Kitasato : Descubrimiento de la antitoxina (anticuerpo) en la sangre de animales enfermos, la antitoxina es en principio transferible
- 1894 - William Hallock Park y Anna Wessels Williams desarrollan una antitoxina en el Departamento de Salud de la ciudad de Nueva York; von Behring presenta el "suero curativo de la difteria"
- 1898 - von Behring & Erich Wernicke : Inmunidad mediante inyección de toxina diftérica neutralizada ( vacuna contra la difteria )
- 1900 - Paul Ehrlich : Inactivación de la toxina por calor
- 1901 - La contaminación de los Jim antisuero conduce a la prueba de vacunas para patógenos
- 1901 - Premio Nobel de Fisiología o Medicina para von Behring
- 1913 - von Behring: mezcla de toxina-antitoxina para inmunización
- 1913 - Béla Schick descubre la reacción cutánea de la toxina
- 1924 - Gaston Ramon trata la toxina con calor / formalina para la vacunación ; Toxoide diftérico (entonces todavía llamado "anatoxina")
- 1960 - En la RDA , la vacuna con toxoide contra la difteria pasa a formar parte de las vacunas obligatorias.
- 1961 - En Alemania , la vacuna con toxoide contra la difteria pasa a formar parte de las vacunas oficialmente recomendadas.
víctima

El 14 de diciembre de 1878, la gran duquesa Alice von Hessen , hija de la reina británica Victoria , murió de difteria, al igual que su propia hija, la princesa Marie, unas semanas antes .
Requisito de presentación de informes
En Alemania, la sospecha de enfermedad, dolencia y muerte por difteria debe notificarse por su nombre de acuerdo con la Sección 6 de la Ley de Protección contra Infecciones (IfSG). La detección directa o indirecta de Corynebacterium spp. Formadora de toxinas . Específicamente notificable según § 7 IfSG, en la medida en que las pruebas indiquen una infección aguda. Los médicos o laboratorios de diagnóstico, etc. están obligados a informar ( § 8 IfSG).
En Austria, la difteria es una enfermedad de declaración obligatoria de conformidad con el artículo 1 (1) de la Ley de epidemias de 1950. La obligación de informar se refiere a los casos de enfermedad y muerte. Los médicos y laboratorios, entre otros, están obligados a informar ( artículo 3 de la Ley de Epidemias).
En Suiza, si se sospecha clínicamente de la enfermedad de la difteria , se requiere un diagnóstico de laboratorio específico del patógeno para los médicos, hospitales, etc., así como un resultado de análisis de laboratorio positivo (o un resultado negativo para una prueba para el gen de la toxina) para el patógeno. Corynebacterium diphtheriae (y otras corinebacterias productoras de toxinas ) para laboratorios son notificables de acuerdo con la Ley de Epidemias (EpG) junto con la Ordenanza sobre Epidemias y el Anexo 1 o el Anexo 3 de la Ordenanza del EDI sobre la notificación de observaciones de enfermedades transmisibles en humanos .
enlaces web
- Difteria - información del Instituto Robert Koch
- Difteria - impfen-info.de: información completa del Centro Federal de Educación para la Salud (BZgA) sobre el tema de las vacunas.
- La difteria corre el riesgo de convertirse nuevamente en una amenaza mundial importante a medida que evoluciona la resistencia a los antimicrobianos , en: EurekAlert! 8 de marzo de 2021. Fuente: Universidad de Cambridge
literatura
- Barbara I. Tshisuaka: Difteria. En: Werner E. Gerabek , Bernhard D. Haage, Gundolf Keil , Wolfgang Wegner (eds.): Enzyklopädie Medizingeschichte. De Gruyter, Berlín / Nueva York 2005, ISBN 3-11-015714-4 , p. 315.
- RR MacGregor: Corynebacterium diphtheriae. En: Principios y práctica de las enfermedades infecciosas de Mandell, Douglas y Bennett. 6a edición, 2005.
- Karl Wurm, AM Walter: Enfermedades infecciosas. En: Ludwig Heilmeyer (ed.): Libro de texto de medicina interna. Springer-Verlag, Berlín / Göttingen / Heidelberg 1955; 2da edición, ibid.1961, págs. 9-223, aquí: págs. 87-95.
- Paul de Kruif : Roux y Behring. ¡Contra la difteria! En: Paul de Kruif: cazadores de microbios. (Edición original: Microbe Hunters. Harcourt, Brace & Co., Nueva York 1926) Orell Füssli Verlag, Zurich / Leipzig 1927; Octava edición ibid 1940, págs. 175-197.
Evidencia individual
- ↑ Georg Sticker : Hippokrates: El primer y tercer libro de las enfermedades comunes (alrededor del año 434-430 aC). Traducido del griego, presentado y explicado por Georg Sticker. Johann Ambrosius Barth, Leipzig 1923 (= Clásicos de la Medicina. Volumen 29); Reimpresión sin cambios: Anticuario central de la República Democrática Alemana, Leipzig 1968, p. 103.
- ↑ a b c d e f g h i j k l m n Marlies Höck, Helmut Hahn: Corynebacteria . En: Sebastian Suerbaum, Gerd-Dieter Burchard, Stefan HE Kaufmann, Thomas F. Schulz (eds.): Microbiología médica y enfermedades infecciosas . Springer-Verlag, 2016, ISBN 978-3-662-48678-8 , págs. 310 , doi : 10.1007 / 978-3-662-48678-8_37 .
- ↑ Pierre Fidèle Bretonneau: Des inflamations spéciales du tissu muqueux, et en particulier de la diphthérite. Ou inflamación pelliculaire, comme sous le nom de croup, d'angine maligne, d'angine gangréneuse, etc. París 1826.
- ^ Friedrich Kluge , Alfred Götze : Diccionario etimológico de la lengua alemana . 20ª edición. Editado por Walther Mitzka . De Gruyter, Berlín / Nueva York 1967; Reimpresión ("21ª edición sin cambios") ibid 1975, ISBN 3-11-005709-3 , p. 97.
- ↑ ver también la lista de nombres históricos de enfermedades
- ^ Albrecht N. Rauch: nombres de enfermedades en alemán. Estudio dialectológico y etimológico de los nombres de difteria, Febris scarlatina, Morbilli, parotitis epidémica y varicelas. Stuttgart 1995 (= Revista de dialectología y lingüística, Suplemento 84).
- ↑ a b c d e f g h Friedrich Hofmann: Difteria . En: Heinz Spiess, Ulrich Heininger, Wolfgang Jilg (Hrsg.): Impfkompendium . 8ª edición. Georg Thieme Verlag, 2015, ISBN 978-3-13-498908-3 , pág. 148 ff .
- ↑ Documentación de los beneficios de las vacunas estándar: Difteria. arznei-telegramm , 15 de septiembre de 2017, págs.77-80 , consultado el 4 de noviembre de 2019 .
- ↑ Difteria cutánea: aumento de infecciones por Corynebacterium ulcerans. En: Deutsches Ärzteblatt . 15 de marzo de 2018, consultado el 4 de noviembre de 2019 .
- ↑ a b c Anuario epidemiológico de infecciones para 2018. (PDF) Instituto Robert Koch , 16 de enero de 2020, p. 75 y siguientes , consultado el 9 de febrero de 2020 .
- ↑ SIB: exotoxina viral . Expasy: ViralZone
- ^ SIB: Modulación de la virulencia del hospedador por virus . Expasy: ViralZone
- ↑ Difteria - RKI-Ratgeber , a 10 de octubre de 2018, consultado el 19 de septiembre de 2019
- ↑ Vacunación contra la difteria: preguntas y respuestas frecuentes. Instituto Robert Koch , al 11 de enero de 2018; consultado el 19 de septiembre de 2019
- ↑ Difteria, tétanos y tos ferina: recomendaciones para el uso de vacunas y otras medidas preventivas: recomendaciones del Comité Asesor de Prácticas de Inmunización (ACIP). Informe Semanal de Morbilidad y Mortalidad 1991: 40 (No. RR-10). Centros para el Control de Enfermedades, MMWR, 8 de agosto de 1991/40 (RR10); 1-28
- ↑ Marianne Abele-Horn: Terapia antimicrobiana. Soporte de decisiones para el tratamiento y profilaxis de enfermedades infecciosas. Con la colaboración de Werner Heinz, Hartwig Klinker, Johann Schurz y August Stich, 2ª edición revisada y ampliada. Peter Wiehl, Marburg 2009, ISBN 978-3-927219-14-4 , pág.198.
- ↑ Marlies Höck y Helmut Hahn: Corynebacteria . En: Sebastian Suerbaum, Gerd-Dieter Burchard, Stefan HE Kaufmann, Thomas F. Schulz (eds.): Microbiología médica y enfermedades infecciosas . Springer-Verlag, 2016, ISBN 978-3-662-48678-8 , págs. 313 .
- ↑ Marianne Abele-Horn (2009), p. 198.
- ↑ G. de Baillou: Epidemiorum et ephemeridum libri duo. París 1640.
- ↑ Karl Wurm, AM Walter: Enfermedades infecciosas. En: Ludwig Heilmeyer (ed.): Libro de texto de medicina interna. Springer-Verlag, Berlín / Göttingen / Heidelberg 1955; 2da edición, ibid.1961, págs. 9-223, aquí: pág.87.
- ↑ Difteria (PDF)
- ↑ Georg Sticker : Hippokrates: El primer y tercer libro de las enfermedades comunes (alrededor del año 434-430 aC). Traducido del griego, introducido y explicado. Johann Ambrosius Barth, Leipzig 1923 (= Clásicos de la Medicina. Volumen 29); Reimpresión sin cambios: Anticuario central de la República Democrática Alemana, Leipzig 1968, p. 103.
- ^ Edwin Klebs, miembro de la junta 1872-1873. Instituto de Patología de la Universidad de Würzburg
- ^ VJ Freeman: Estudios sobre la virulencia de cepas de Corynebacterium diphtheriae infectadas con bacteriófagos . En: Revista de Bacteriología . cinta 61 , no. 6 , junio de 1951, pág. 675-688 , PMID 14850426 .
- ↑ Karl Wurm, AM Walter: Enfermedades infecciosas. 1961, pág.87.